Coalizão tarsal talocalcaneal
- 29 de out. de 2023
- 19 min de leitura
Atualizado: 1 de mai. de 2024
História clínica
Paciente do sexo feminino, 40 anos, refere dor no retro e médio-pé esquerdo. Solicitadas radiografias dos pés e ressonância magnética (RM) do tornozelo esquerdo.

Figura 1 (a-b): Radiografia dos pés direito (1a) e esquerdo (1b) na incidência oblíqua.

Figura 2 (a-b): Radiografia dos pés direito (1a) e esquerdo (1b) na incidência em perfil com carga.

Figura 3 (a-b): RM do tornozelo esquerdo no plano sagital nas ponderações T2 com supressão de gordura (3a) e T1 (3b).

Figura 4: RM do tornozelo esquerdo no plano coronal oblíquo na ponderação T2.

Figura 5 (a-c): Imagens consecutivas de RM do tornozelo esquerdo no plano coronal na ponderação T2 com supressão de gordura de anterior para posterior.
Descrição dos achados

Figura 1 (a-b)’: Radiografia dos pés direito (1a’) e esquerdo (1b’) na incidência oblíqua mostrando o seio do tarso direito normal (seta branca), que não é individualizado à esquerda, onde há imagem de ponte óssea entre o calcâneo e o tálus (seta vermelha) .
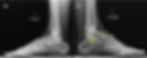
Figura 2 (a-b)’: Radiografia dos pés direito (1a) e esquerdo (1b) na incidência em perfil com carga mostrando a articulação subtalar média normal (seta branca) à direita, assim como o eixo do tálus em relação ao 1º metatarso (linha tracejada branca). No pé esquerdo há deformidade do sustentáculo do tálus (seta amarela) e a articulação subtalar média não é individualizada. Pelo eixo do tálus (linha tracejada amarela) em relação ao 1º metatarso é possível caracterizar pé cavo à esquerda.

Figura 3 (a-b)’: RM do tornozelo esquerdo no plano sagital nas ponderações T2 com supressão de gordura (3a) e T1 (3b) mostrando coalizão óssea talocalcaneal completa (setas vermelhas).

Figura 4’: RM do tornozelo esquerdo no plano coronal oblíquo na ponderação T2 mostrando coalizão óssea talocalcaneal completa (seta vermelha).

Figura 5 (a-c)’: Imagens consecutivas de RM do tornozelo esquerdo no plano coronal na ponderação T2 com supressão de gordura de anterior para posterior mostrando que há acometimento das articulações subtalares média (setas vermelhas) e posterior (seta laranja).
Discussão
Coalizão tarsal é definida como uma ponte congênita entre dois ou mais ossos do tarso, provavelmente por uma falha na diferenciação mesenquimal e na segmentação, geralmente se apresentando na infância e adolescência (tipicamente entre 8 e 16 anos), mas podendo se manifestar na vida adulta. As coalisões tarsais mais comuns são a calcaneonavicular e a talocalcaneal. Estudos demonstraram que apenas 25% dos pacientes com coalizão tornam-se sintomáticos, tendendo a ocorrer mais cedo nos casos de coalizão calcaneonavicular (8 aos 12 anos) em comparação com a coalizão talocalcaneal (12 a 16 anos).
Sua incidência é variável dependendo do estudo: embora tradicionalmente descrita como de aproximadamente 1-3%, provavelmente subestima os casos assintomáticos ou minimamente sintomáticos, já que estudos cadavéricos demonstraram incidências de 6 a 13% e trabalhos com parentes de primeiro grau de pessoas com coalizão reportaram casos assintomáticos em até 39% dos indivíduos.
As coalizões restringem o movimento (principalmente a eversão, inversão e flexão anterior) e pode resultar em dor e desconforto, deformidade em pé plano, calcâneo valgo, síndrome do túnel do tarso e espasmo dos fibulares. A dor no local da coalizão ocorre apenas nos casos de sincondrose (coalizão cartilaginosa), já que a coalizão óssea é localmente indolor. Nesses casos, a dor é referida nas articulações adjacentes (talocrural, talonavicular e calcaneocuboide) pela transferência do estresse.
É a causa mais comum de pé plano espástico, embora a maioria dos pacientes com pé plano espástico não apresentem coalizão nos exames de imagem. A rigidez é referente à restrição do movimento da articulação subtalar. Com o tempo, alguns pacientes com perda da mobilidade subtalar desenvolvem hipermobilidade das articulações talonavicular e calcaneocuboide, o que pode dar uma falsa impressão de mobilidade subtalar. A coalizão talocalcaneal costuma ser mais rígida e mais relacionada ao pé plano em relação à coalizão calcaneonavicular.
Para entender as coalizões tarsais é fundamental ter o conhecimento dos arcos do pé, da anatomia normal, dos diferentes tipos de coalizão e como elas se manifestam nos exames de imagem.
Arcos do pé
O pé apresenta 3 arcos principais interligados (figura 6) e por isso qualquer alteração em um dos arcos acaba por comprometer os outros:
Arco longitudinal medial (formado pelo calcâneo, tálus, navicular, cuneiformes, 1º, 2º e 3º metatarsos) é o mais alto e flexível, o que permite variações dinâmicas na sua forma e configuração durante a marcha.
Arco longitudinal lateral (formado pelo calcâneo, cuboide, 4º e 5º metatarsos) é rígido e proporciona suporte ao peso do corpo.
Arco transverso (perpendicular aos arcos longitudinais no nível da base dos metatarsos e porção distal cuneiformes e cuboide). Alguns autores reconhecem a existência de outros arcos transversos, como um segundo arco transverso no nível das cabeças dos metatarsos.
O ápice da interseção desses 3 arcos é a articulação tarsal transversa ou médio-tarsal (articulações talonavicular e calcaneocuboide), com a articulação talonavicular funcionando como a pedra angular desse complexo triplo de arcos.

Figura 6: Representação esquemática dos principais arcos do pé: longitudinal medial e lateral e transverso, com o arco transverso secundário no nível da cabeça dos metatarsos. A interseção dos arcos principais ocorre na articulação tarsal transversa (articulações talonavicular e calcaneocuboide), com a articulação talonavicular (círculo) funcionando como pedra angular.
Os arcos começam a se desenvolver nos 3 aos 6 anos de idade, começando pelo arco longitudinal medial, com os demais arcos se desenvolvendo durante o crescimento. Cerca de 15% da população nunca vai apresentar todos os arcos bem desenvolvidos, o que depende da ossificação apropriada (principalmente do sustentáculo do tálus e do navicular), dos estabilizadores primários e secundários e do tônus fascial plantar adequados, e do tendão de Aquiles não apresentar contratura. É importante ressaltar que o pé plano no adulto é considerado fisiológico a não ser que a pessoa apresente sintomas, o que ocorre em apenas 7 a 15% dos casos.
Várias medidas foram descritas para avaliação dos arcos plantares fisiológicos e estão em detalhe na página NOTAS & MEDIDAS / TORNOZELO E PÉ, lembrando que foram medidas descritas nas radiografias dos pés com carga.
De forma simplificada, podemos considerar o pé plano quando o eixo do tálus se estende abaixo do eixo do 1º metatarso, enquanto no pé cavo o eixo do tálus se estende acima do eixo do 1º metatarso (figura 7).

Figura 7 (a-b): Radiografias em perfil mostrando a relação do eixo do tálus (linha T) com o 1º metatarso (linha M1). No pé plano (7a) a linha T fica abaixo e no pé cavo (7b) a linha T fica acima da linha M1.
É importante ressaltar que a ausência de pé plano não exclui a presença de coalizão, já que o pé plano só ocorre em menos da metade dos casos. Muitos pacientes com coalizão apresentam alinhamento normal e alguns apresentam pé cavo, como foi observado na paciente do caso deste mês.
Além do entendimento dos arcos do pé, é importante conhecer a anatomia osteoarticular do retropé (figura 8).

Figura 8: Ilustração dos ossos do médio e retropé.
As articulações do médio e do retropé são subdivididas em relação aos movimentos das superfícies articulares:
Articulação talocrural – é também conhecida como a articulação do tornozelo, que conecta a tíbia e a fíbula ao tálus e permite a flexão dorsal e plantar do pé.
Articulação subtalar – entre o tálus e o calcâneo, permite a combinação de dorsoflexão, abdução e eversão (produzindo pronação do pé) e de flexão plantar, adução e inversão (produzindo supinação do pé).
O entendimento da articulação subtalar só é possível conhecendo bem as facetas articulares de cada osso.
O tálus apresenta uma faceta superior, o domo talar localizado no corpo do tálus, que faz parte da articulação talocrural, articulando-se com a tíbia e uma faceta anterior localizada na cabeça talar que se articula com o navicular. Olhando o tálus por baixo identificamos a articulação subtalar, que se articula com o calcâneo (figuras 9 e 10).

Figura 9: Visão superior das facetas articulares superior e anterior do tálus. A faceta superior é a do domo talar, que se articula com a tíbia, e a anterior é a faceta da cabeça talar que se articula com o navicular.

Figura 10: Visão inferior das facetas articulares anterior, média e posterior do tálus. A faceta anterior é a faceta da cabeça talar que se articula com o navicular e as facetas média e posterior se articulam, respectivamente, com o sustentáculo do tálus e a faceta talar posterior do calcâneo.
Do ponto de vista artroscópico a articulação subtalar é subdividida nas porções anterior (talocalcaneonavicular) e posterior (talocalcaneal), separadas pelo canal ou sulco tarsal (figura 11). O seio do tarso é o espaço distal e anterior ao maléolo fibular limitado pelo colo do tálus e porção anterossuperior do calcâneo, abrindo-se medialmente no túnel tarsal entre as faceta média da posterior. O seio do tarso contém gordura, vasos sanguíneos, nervos e um complexo de ligamentos que contribuem para a estabilidade do tornozelo.

Figura 11 (a-b): Ilustração 3D da visão inferior do tálus mostrando a divisão artroscópica (11a), com o círculo azul demarcando a porção anterior e o círculo vermelho demarcando a porção posterior, separadas pelo sulco ou canal do tális. Mesma imagem ao lado (11b) mostrando as respectivas facetas articulares: na porção anterior a faceta da cabeça do tálus que se articula com o navicular e as facetas da articulação subtalar que se articulam com o calcâneo: a faceta anterior que se articula com o processo anterior do calcâneo, a faceta média que se articula com o sustentáculo do tálus e a faceta posterior que se articula com a faceta posterossuperior do calcâneo.
O sustentáculo do tálus consiste em uma proeminência óssea horizontal na forma de um tijolo reto que se origina da porção anteromedial do calcâneo e possui superfície superior côncava que se articula com a faceta articular média do tálus (figuras 12 e 13). Quando existe coalizão talocalcaneal o sustentáculo do tálus apresenta aspecto dismórfico: alongado e com configuração ovoide no RX em perfil. Na coalizão podemos também encontrar o colo talar com aspecto encurtado na comparação subjetiva com a porção anterior do calcâneo. As facetas anterior e média do calcâneo são contínuas com a articulação talocalcaneonavicular.

Figura 12: Ilustração 3D da visão de perfil medial do calcâneo mostrando o sustentáculo do tálus e sua relação com a faceta articular média do tálus acima, o sulco por onde passa o tendão flexor longo do hálux logo abaixo e a articulação subtalar posterior adjacente. Modificado de anatomytool.org.


Figura 13 (a-d): Ilustrações 3D das facetas articulares do calcâneo em visão em perfil medial (13a) e lateral (13b), posterior (13c) e superior (13d).
Dessa forma, na porção anterior encontramos a articulação talonavicular, formada pela faceta articular da cabeça do tálus e a faceta proximal do navicular, e as facetas que se articulam com o calcâneo e formam as 3 porções da articulação subtalar:
Articulação subtalar anterior
Formada pela margem plantar lateral da cabeça do tálus e a faceta articular da margem superomedial do processo anterior do calcâneo, localizada anterolateralmente à articulação subtalar média. É a menor e mais variável das articulações subtalares.
Articulação subtalar média
Formada pela faceta articular do sustentáculo do tálus e a faceta articular média do tálus, situada na face plantar proximal da cabeça talar, é o local mais frequente da coalizão talocalcaneal. Embora sua anatomia seja geralmente constante, ocasionalmente as facetas média e anterior do calcâneo e do tálus podem ser contíguas. Por sua comunicação com articulação talonavicular, é também conhecida como complexo articular subtalar médio talonavicular.
Articulação subtalar posterior
Formada pelas margens posteroinferior do corpo do tálus e posterossuperior do calcâneo, logo atrás do seio do tarso, com orientação quase horizontal. Existem diversas variações anatômicas em relação às facetas articulares, como extensão medial envolvendo a margem posterior do sustentáculo e a margem anteroinferior do processo posteromedial do tálus (figura 14) e extensão anterior envolvendo a base do processo anterior do calcâneo e a margem anterior do processo lateral e o corpo do tálus.

Figura 14: RM do tornozelo de outro paciente no plano sagital demonstrando uma faceta articular acessória (setas brancas) entre a margem posterior do sustentáculo do tálus e a margem anteroinferior do processo posteromedial do tálus. Retirado de Skeletal Radiol. 2009 May;38(5):437-449.
Coalizão tarsal talocalcaneal
Os tipos mais frequentes de coalizão tarsal são a calcaneonavicular e a talocalcaneal, que juntas correspondem a 90% de todos os casos, sendo bilaterais em cerca de 50-60% dos casos. A mais comum é a calcaneonavicular (em torno de 50 a 60% dos casos), com a coalizão talocalcaneal correspondendo a cerca de 48% dos casos, sendo que muitos autores consideram sua incidência semelhante. Em alguns casos pode haver coexistência de ambas as coalizões. As coalizões menos frequentes seriam a talonavicular, calcaneocuboide, naviculocuneiforme e cubonavicular.
A coalizão óssea talocalcaneal tipicamente ossifica com o paciente na idade de 12 a 16 anos, quando começa a referir sintomas após atividade ou trauma menor secundários à restrição do movimento do pé.
Tipos e classificações da coalizão talocalcaneal
A coalizão pode ser uma:
Sindesmose – fibrosa
Sincondrose – cartilaginosa
Sinostose – óssea
As coalizões fibrosas e cartilaginosas são também denominadas coalizões “não ósseas”, já que sua distinção nem sempre é possível pelos métodos de imagem.
Uma classificação proposta recentemente por Wang et al. (2021) utilizando o plano coronal da TC subdividiu as coalizões não ósseas em 3 tipos (figuras 15 e 16):
Tipo I – Crescimento inferior do tálus ou superior do calcâneo (cerca de 7% dos casos, geralmente acometendo a faceta posterior ou as facetas posterior e média)
Tipo II – Crescimento do tálus e do calcâneo – tipo mais comum (cerca de 50% dos casos)
Tipo III – Coalizão com ossículo acessório, localizado em situação medial e posterossuperior ao sustentáculo do tálus, que alguns autores denominam ossículo do sustentáculo, presente em aproximadamente 28% dos casos e que pode ser causa de edema ósseo, dor e osteoartrite. Sanghyeok Lim et al., por sua vez, consideraram o ossículo acessório como fragmento de fratura, mas o mais aceito é que se trata de um ossículo.
O conhecimento da orientação da coalizão (superior, inferior ou horizontal) pode ajudar no planejamento da ressecção, principalmente na cirurgia artroscópica, facilitando a localização da linha fibrosa ou cartilaginosa entre o tálus e o calcâneo.
A coalizão óssea seria o tipo IV:
– Coalizão óssea completa (incidência variando de 3 a 40%, provavelmente pelas diferentes amostras estudadas).
Além disso, os autores também subdividiram os 4 tipos de coalizão em relação a quais facetas articulares estão acometidas:
A - Apenas a faceta anterior (anterior ao seio do tarso)
M – Apenas a faceta média (no plano do seio do tarso)
P - Apenas a faceta posterior (posterior ao seio do tarso).
PM – Acometimento das facetas posterior e média
APM – Acometimento das facetas anterior, posterior e média

Figura 15: Alguns exemplos dos 4 tipos de coalizão talocalcaneal segundo Wang et al. acometendo apenas a faceta posterior (P): tipo I com crescimento apenas do calcâneo (seta amarela); tipo II, com crescimento do tálus (seta branca) e do calcâneo (seta amarela); tipo III com ossículo acessório (seta azul) e tipo IV, a coalizão óssea completa (seta laranja). Modificado de Musculoskelet Disord. 2021; 11;22(1):678.

Figura 16: Alguns exemplos de coalizão talocalcaneal acometendo mais de uma faceta (média – M, na coluna da esquerda e posterior – P, na coluna da direita) segundo Wang et al. Tipo I MP com crescimento apenas do tálus (setas brancas); tipo II MP com crescimento do tálus (setas brancas) e do calcâneo (setas amarelas) e tipo III MP com crescimento do tálus (seta branca) e do calcâneo (seta amarela) associado à presença de ossículo acessório (seta azul). Setas rosa – seio do tarso. Modificado de Musculoskelet Disord. 2021; 11;22(1):678.
Quando a coalizão acomete apenas a faceta posterior a abertura do seio do tarso é bem óbvia no 3D, enquanto no acometimento das facetas média e posterior a abertura do seio do tarso não é bem identificada na reconstrução 3D (figura 17).

Figura 17 (a-b): Reconstruções tomográficas 3D de outros pacientes mostrando que no caso de coalizão apenas da faceta posterior (17a) é possível identificar a abertura do seio do tarso (seta rosa) entre o sustentáculo to tálus (seta curva) e a coalizão subtalar posterior (seta amarela). Já no caso de coalizão acometendo as facetas média e posterior (17b) a abertura do seio do tardo não é identificada, apenas a região da coalizão (imagem oval). Modificado de Musculoskelet Disord. 2021; 11;22(1):678.
A coalizão subtalar anterior é rara e usualmente associada a coalizão da faceta média.
A coalizão subtalar média é a mais frequente, podendo ser isolada ou em combinação com coalizão subtalar posterior. Entretanto, estudos mais recentes têm observado que a coalizão subtalar posterior isolada é mais frequente do que se acreditava, sendo inclusive mais frequente que a coalizão subtalar média em algumas séries.
A coalizão subtalar posterior é geralmente extra-articular e cartilaginosa, no intervalo entre a margem posterior do sustentáculo do tálus e o processo posteromedial do tálus. A coalizão subtalar posterior pode acometer apenas a faceta articular posterior do corpo do calcâneo, logo atrás do seio do tarso e no final da faceta subtalar no plano sagital, quando é conhecida como “humpback-type”, e pode estar associada a diversas formas de deformidade óssea, como uma protuberância da margem posterior no plano transverso que se insinua no túnel do tarso, achados que podem ser confundidos alterações degenerativas.
Em geral a articulação subtalar média é normal ou relativamente normal nos casos de coalizão talocalcaneal extra-articular, embora nos casos mais extensos a articulação subtalar média possa ser hipoplásica.
Avaliação da coalizão talar por imagem
RX
As radiografias simples são ainda o exame de primeira escolha na avaliação da coalizão talocalcaneal, sendo o padrão na avaliação da coalizão tarsal as incidências anteroposterior e em perfil com carga e a incidência de Harris–Beath ou Harris-heel: paciente ereto, com o raio central angulado de 35 a 55° (média de 45°) em direção à linha média do calcâneo, útil para demonstrar os espaços articulares subtalares posterior e médio (figuras 18 e 19).

Figura 18: Ilustração mostrando o posicionamento e angulação da ampola do RX para realização da incidência tangencial de Harris–Beath e a anatomia radiográfica com a faceta articular média (seta branca) levemente superior à faceta posterior (seta amarela), ambas paralelas entre si e ao solo, com o sustentáculo do tálus (seta curva) projetado medialmente. Modificado de radiologykey.com.

Figura 19 (a-b): Radiografias do pé na incidência de Harris–Beath de outros pacientes. Paciente com RX normal (19a) mostrando a faceta articular média (seta branca) levemente superior à faceta posterior (seta amarela), ambas paralelas entre si e ao solo, com o sustentáculo do tálus (seta curva) projetado medialmente. Outro paciente com coalisão talocalcaneal subtalar média (19b) com a faceta posterior normal (seta amarela) e a faceta medial oblíqua (seta vermelha). Note que há crescimento inferior do tálus (seta azul) e o sustentáculo do tálus é dismórfico (seta curva).
Quando todas as incidências são utilizadas, assim como são pesquisados todos os sinais, a sensibilidade radiográfica para coalizão tarsal é de 80 a 100% e a especificidade de 97%, mesmo com radiologistas iniciantes, sendo um método aceitável para screeening. Os falso positivos geralmente ocorrem em pacientes com pé plano acentuado e com osteopenia relacionada a paralisia cerebral.
As incidências de rotina anteroposterior e em perfil e as incidências oblíquas também podem identificar as coalizões ósseas, sendo que as incidências anteroposterior e oblíquas podem demonstrar melhor a coalizão calcaneonavicular (figura 20). A incidência em perfil também pode demonstrar diversos sinais secundários de coalizão tarsal, como o bico talar, sinal do “C” e o sinal do tamanduá (“anteater” sign), que refletem a orientação e/ ou a movimentação óssea anormal do tarso.

Figura 20 (a-b): Radiografia na incidência oblíqua de outro paciente mostrando bem a coalizão calcaneonavicular (seta branca). Na incidência em perfil (20b) é possível identificar o sinal do tamanduá (“anteater” sign) que representa o alongamento tubular do processo anterior do calcâneo que se aproxima ou se sobrepõe ao navicular e se assemelha ao focinho de um tamanduá.
A coalizão talocalcaneal é mais bem identificada nas incidência de Harris–Beath e em perfil. Com a técnica adequada é possível identificar as articulações subtalares posterior e média na radiografia em perfil, portanto a não identificação da articulação subtalar média seria um sinal de coalizão tarsal talocalcaneal, assim como o aspecto dismórfico do sustentáculo do tálus: alongado e com configuração ovoide. Na coalizão podemos também encontrar o colo talar com aspecto encurtado na comparação subjetiva com a porção anterior do calcâneo (figura 21). Entretanto, a identificação da faceta média é dependente da angulação do raio.

Figura 21 (a-b): Radiografias dos pés em perfil do caso desse mês: no lado direito normal (21a) é possível identificar bem a articulação subtalar média (seta branca), o que não acontece no lado da coalizão (seta amarela em 21b).
Além da não individualização da articulação subtalar média, o diagnóstico da coalizão subtalar média óssea já pode ser evidente no RX pela presença de sinais secundários, como o bico talar e o sinal do “C” (figura 22), assim como a articulação em “bola e soquete” (figura 23).
Bico talar – relacionado à tração crônica da inserção da cápsula talonavicular dorsal na cabeça do tálus que resulta na formação de um esporão direcionado superiormente e indica redução da mobilidade subtalar. Pode também ocorrer na coalizão calcaneonavicular e não deve ser considerado como indicativo ou precursor de osteoartrite. É um sinal pouco sensível e que pode ser confundido com os osteófitos da osteoartrite e com os entesófitos que ocorrem na inserção da cápsula articular, geralmente mais proximais, na região do colo talar.
Sinal do “C” – sinal encontrado na radiografia em perfil em pacientes com coalizão talocalcaneal, que consiste na visualização de uma linha cortical na forma de um “C” contínuo, formada pelo contorno medial do domo talar e da margem posteroinferior do sustentáculo do tálus na radiografia em perfil. Estudos mais recentes têm demonstrado baixa acurácia, não sendo um sinal muito sensível e que pode ocorrer em pacientes com pé plano e em casos de retropé valgo isolado, não servindo para confirmar a presença de coalizão e nem para fornecer informações em relação à sua orientação.

Figura 22 (a-b): Radiografia em perfil de outro paciente (22a) com coalizão talocalcaneal mostrando o bico talar (seta branca) e o “sinal do C” (seta amarela). Na figura 22b (mesma imagem da figura 22a) mostrando a representação da linha cortical na forma de um “C” contínuo (linha tracejada amarela), formada pelo contorno medial do domo talar e da margem posteroinferior do sustentáculo do tálus.
Articulação em “bola e soquete”
Existem articulações que normalmente apresentam a configuração de bola e soquete, como as articulações glenoumeral e coxofemoral. O tornozelo em bola e soquete consiste em contorno anormalmente arredondado do domo talar na radiografia anteroposterior (AP) e da faceta articular maleolar relacionados ao remodelamento da articulação talocrural devido à rigidez resultante da coalizão tarsal. Esse aspecto dificilmente é encontrado nos casos de coalizão tarsal isolada, sendo geralmente associado a outras anomalias congênitas que alteram a movimentação do retropé.

Figura 23: Radiografia na incidência anteroposterior (AP) mostrando a articulação do tornozelo com formato anormalmente arredondado da cúpula talar, situação conhecida como articulação em “bola e soquete”.
Na coalizão subtalar média cartilaginosa típica há alargamento e orientação anormal da faceta articular, com inclinação medial e inferior da faceta sustentacular, conhecida como sinal do “garçom bêbado” - “drunken waiter” (figura 24), deficiência da placa óssea com cistos subcondrais devido ao estresse crônico sobre a sincondrose e espessura variável da cartilagem articular. A coalizão subtalar média fibrosa é menos comum que a cartilaginosa, havendo alargamento variável entre as facetas articulares rudimentares, que apresentam formato anormal (principalmente no plano coronal), com ponte fibrosa entre elas, podendo também ser encontrado edema e alterações císticas nas margens da coalizão, nem sempre sendo fácil a distinção entre as coalizões cartilaginosas e fibrosas.

Figura 24: Reconstrução tomográfica MPR no plano coronal mostrando o sinal do garçom bêbado (seta amarela) em que a inclinação anormal da faceta do sustentáculo do tálus parece um garçom entortando a bandeja.
A tomografia computadorizada (TC) é muito útil na avaliação da coalizão óssea, mas não tem contraste suficiente na detecção da coalizão fibrosa ou cartilaginosa, embora possa detectar a deformidade óssea em correspondência com as margens da coalizão. Os planos coronal e coronal oblíquo são os mais úteis na avaliação da coalizão talocalcaneal.
A ressonância magnética (RM) permite a identificação dos diversos tipos de coalizão, assim como a detecção de edema ósseo, anatomia ligamentar e achados associados, como cistos ganglions. Na RM são frequentes os achados de irregularidades nas margens ósseas, cistos e edema subcondrais, redução das dimensões e edema no seio do tarso e dilatação das veias tibiais posteriores secundários à extensão da massa óssea para o túnel tarsal, cistos ganglions, tenossinovite do tibial posterior e irritação do nervo plantar medial.
Existem algumas armadilhas que podem levar ao diagnóstico equivocado de coalizão tarsal:
A cápsula posterior da articulação subtalar média pode ser espessa e mimetizar coalizão fibrosa ou o ligamento talocalcaneal interósseo, que pode ser hipoplásico quando a cápsula posterior é espessa
A articulação subtalar posterior recebe suporte tanto de ligamentos intracapsulares (ligamentos talocalcaneais posterior e lateral e o ligamento capsular anterior da articulação subtalar posterior) quanto extracapsulares (ligamentos calcaneofibular, deltoide superficial e os ligamentos interósseos talocalcaneal e cervical).
O ligamento talocalcaneal medial se origina da margem anteroinferior do processo posteromedial do tálus (ou logo anterior ao processo posteromedial) e se insere na margem posterior do sustentáculo do tálus. Costuma ser variável (segundo alguns autores só é identificável na RM em 2% dos casos, podendo se apresentar como uma banda estreita ou multifascicular), o que pode gerar confusão entre a anatomia normal e a presença de coalizão talocalcaneal fibrosa extra-articular. Uma característica que ajuda a diferenciar, principalmente no adulto, é encontrarmos alteração óssea no local da inserção fibrosa secundária à transmissão anormal de forças através da coalizão (figuras 25 e 26).

Figura 25 (a-b): RM no plano sagital na ponderação DP de outro paciente mostrando o ligamento talocalcaneal medial normal (seta branca em 25a), que não deve ser confundido com coalizão fibrosa, conforme vista na RM de outro paciente (25b) onde há deformidade óssea em correspondência (seta amarela). Modificado de Skeletal Radiol. 2009 May;38(5):437-449.

Figura 26 (a-b): RM nos planos sagital (26a) e coronal (26b) na ponderação DP de outro paciente mostrando a variação do ligamento talocalcaneal medial normal (setas brancas) situado logo anteriormente à sua localização típica (conforme mostrado na figura 25a). Note que as margens ósseas apostas têm contorno regular, não devendo ser confundido com coalizão fibrosa. Modificado de Skeletal Radiol. 2009 May;38(5):437-449.
O ligamento capsular anterior representa um espessamento da cápsula (espessura variável, desde faixa linear quase imperceptível a até 2 a 3 mm de espessura) e tem orientação relativamente vertical, lateral e posteriormente ao ligamento talocalcaneal interósseo, que tem trajeto oblíquo, o que ajuda a diferenciar da coalizão fibrosa que tende a ter curso mais reto no plano sagital.

Figura 27 (a-b): RM no planos sagital na ponderação DP de outros pacientes mostrando o ligamento capsular anterior da articulação subtalar posterior (setas azuis), que pode estar espessado (seta laranja) no intervalo entre o sustentáculo do tálus (asterisco) e o processo posteromedial do tálus, não devendo ser confundido com coalizão fibrosa. O que ajuda a diferenciar nessescasos é a ausência de deformidade óssea que costuma acompanhar as coalizões fibrosas. Modificado de Skeletal Radiol. 2009 May;38(5):437-449.
Tratamento da coalizão tarsal
O tratamento da coalizão tarsal costuma ser conservador na maioria dos casos. O objetivo do tratamento cirúrgico é o alívio da dor refratária, podendo ser realizado tanto através de cirurgia aberta ou artroscopia. A recorrência costuma ser mais frequente na cirurgia aberta (3 a 40%) em comparação com a artroscopia, dependendo da técnica empregada e do material de interposição utilizado, com as maiores taxas relacionadas ao uso do tendão extensor curto dos dedos.
Leitura sugerida
Garg V, Nasim O, Kumar S, Khan MN, Durrani A, Karim A. Resection of Bar in the Management of Calcaneonavicular Coalition: A Systematic Review. Cureus. 2023 May 20;15(5):e39275. doi: 10.7759/cureus.39275. PMID: 37346201; PMCID: PMC10279521.
Negru T, Lopes R. Lateral Arthroscopic Subtalar Arthrodesis for Talocalcaneal Coalition: Surgical Technique. Arthrosc Tech. 2022 Jul 14;11(8):e1403-e1407. doi: 10.1016/j.eats.2022.03.029. PMID: 36061464; PMCID: PMC9437468.
Addar A, Marwan Y, Algarni N, Algarni N, Berry GK, Benaroch T. Tarsal coalition: Systematic review of arthroscopic management. Foot (Edinb). 2021 Dec;49:101864. doi: 10.1016/j.foot.2021.101864. Epub 2021 Sep 22. PMID: 34597922.
Wang A, Shi W, Gao L, Chen L, Xie X, Zhao F, Pi Y, Jiao C, Hu Y, Jiang D, Guo Q. A new classification of talocalcaneal coalitions based on computed tomography for operative planning. BMC Musculoskelet Disord. 2021 Aug 11;22(1):678. doi: 10.1186/s12891-021-04567-0. PMID: 34380445; PMCID: PMC8356385.
Soni JF, Valenza W, Matsunaga C. Tarsal coalition. Curr Opin Pediatr. 2020 Feb;32(1):93-99. doi: 10.1097/MOP.0000000000000858.
Dyan V. Flores, Catalina Mejía Gómez, Moisés Fernández Hernando, Michael A. Davis, and Mini N. Pathria. Adult Acquired Flatfoot Deformity: Anatomy, Biomechanics, Staging, and Imaging Findings. RadioGraphics 2019 39:5, 1437-1460.
Candela, V., Longo, U.G., Salvatore, G., Berton, A., Maffulli, N., Denaro, V. (2019). Subtalar Joint Instability. In: Canata, G., d'Hooghe, P., Hunt, K., Kerkhoffs, G., Longo, U. (eds) Sports Injuries of the Foot and Ankle. Springer, Berlin, Heidelberg. https://doi.org/10.1007/978-3-662-58704-1_7
Mosca VS. Subtalar coalition in pediatrics. Foot Ankle Clin. 2015 Jun;20(2):265-81. doi: 10.1016/j.fcl.2015.02.005. Epub 2015 Apr 18. PMID: 26043243.
Rozansky A, Varley E, Moor M, Wenger DR, Mubarak SJ. A radiologic classification of talocalcaneal coalitions based on 3D reconstruction. J Child Orthop. 2010 Apr;4(2):129-35. doi: 10.1007/s11832-009-0224-3. Epub 2009 Dec 20. PMID: 20234768; PMCID: PMC2832879.
Linklater J, Hayter CL, Vu D, Tse K. Anatomy of the subtalar joint and imaging of talo-calcaneal coalition. Skeletal Radiol. 2009 May;38(5):437-449. doi: 10.1007/s00256-008-0615-4. Epub 2008 Dec 19. PMID: 19096839.
Julia R. Crim and Kristina M. Kjeldsberg. Radiographic Diagnosis of Tarsal Coalition. American Journal of Roentgenology AJR 2004 182:2, 323-328.
