Neuroma de morton
- 27 de fev. de 2018
- 13 min de leitura
História clínica
Mulher, 58 anos, com dor no 3º espaço interdigital. Solicitada ressonância magnética (RM) do antepé.
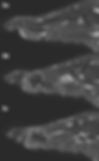
Figura 1 (a-b): Imagens da região plantar no plano axial nas ponderações T1 (1a) e DP com supressão de gordura (1b).
Figura 2 (a-c): Imagens consecutivas de RM no plano coronal nas ponderações T1 (2a), T2 (2b) e DP com supressão de gordura (2c).
Figura 3 (a-c): Imagens consecutivas de RM no plano coronal sagital na ponderação T2 com supressão de gordura.
Descrição dos achados
Na posição anatômica o pé tem angulação de 90º em relação ao tornozelo, gerando confusão entre o que seria coronal e axial. Os planos seccionais são sempre em relação à posição anatômica DO CORPO. Logo, no caso do pé, o plano AXIAL fornece imagens do eixo longo e o plano CORONAL do eixo curto do pé. Maiores detalhes sobre os planos e eixos do corpo na página de anatomia.
Figura 1 (a-b)’: Imagens da região plantar no plano axial nas ponderações T1 (1a’) e DP com supressão de gordura (1b’) mostrando imagem nodular de sinal intermediário em T1 (seta amarela) e de baixo sinal em DP com supressão de gordura (seta branca).
Figura 2 (a-c)’: Imagens consecutivas de RM no plano coronal nas ponderações T1 (2a’), T2 (2b’) e DP com supressão de gordura (2c’) demonstrando melhor a imagem nodular de sinal intermediário em T1 (setas amarelas) e de baixo sinal em T2 (setas laranjas) e DP com supressão de gordura (setas brancas). Note que a lesão tem contiguidade com o feixe vasculonervoso (setas vermelhas), melhor identificado nas sequências sem supressão de gordura, e fica em situação dorsal ao ligamento intermetatarsal transverso superficial (seta azul), caracterizando neuroma interdigital (neuroma de Morton).
Figura 3 (a-c)’: Imagens consecutivas de RM no plano coronal sagital na ponderação T2 com supressão de gordura que, embora não seja o plano ideal para a avaliação da região interdigital, nesse caso também demonstrou a imagem nodular de baixo sinal (setas brancas) em situação plantar ao plano da articulação metatarsofalangiana.
Discussão
O neuroma de Morton foi descrito pela primeira vez em 1876 pelo cirurgião americano Thomas George Morton, mas não representa um neuroma verdadeiro (nos neuromas verdadeiros há proliferação de tecido neural). Embora sua etiologia ainda não seja completamente estabelecida, o mais aceito é ser uma combinação de compressão crônica e neuropatia por encarceramento em que há fibrose perineural, proliferação vascular e degeneração axonal provavelmente secundária a compressão do nervo interdigital contra o ligamento intermetatarsal transverso.
Tipicamente, o neuroma de Morton está localizado em contiguidade com o feixe vasculonervoso plantar entre os componentes superficial (composto por fibras transversas distais da aponeurose plantar ) e profundo do ligamento intermetatarsal transverso (figuras 4 e 5).
Figura 4 (a-b): Representação esquemática do antepé no plano coronal no nível das cabeças dos metatarsos (I a V) mostrando a anatomia da região interdigital (4a): os tendões adutor do hálux, interósseos plantares e dorsais, flexores e extensores, as placas plantares, os componentes superficial e profundo do ligamento intermetatarsal transverso, as bursas intermetatársicas (em situação dorsal ao ligamento intermetatarsal transverso profundo) e o feixe vasculonervoso, composto por veias (em azul), artérias (em vermelho) e os nervos interdigitais (em amarelo). O neuroma interdigital (seta preta na figura 4b) se manifesta como espessamento nodular do nervo interdigital que termina por obliterar os demais componentes do feixe vasculonervoso, localizado entre os ligamento intermetatarsais profundo e superficial.
Figura 5 (a-b): Mesma imagem de RM no nível das cabeças dos metatarsos no plano coronal na ponderação T1 mostrando a relação anatômica do feixe vasculonervoso (setas vermelhas) com as bursas intermetatársicas (asteriscos brancos) e os componentes profundo (seta verde) e superficial (setas azuis) do ligamento intermetatarsal transverso.
O termo neuroma de Morton originalmente foi descrito apenas para os neuromas localizados no 3º espaço interdigital, com outros epônimos para os demais espaços:
1º espaço – neuroma de Joplin
2º espaço – neuroma de Houser
3º espaço – neuroma de Morton
4º espaço – neuroma de Islen
Entretanto, com o passar dos anos, o termo neuroma de Morton acabou sendo utilizado para descrever neuromas em qualquer espaço interdigital.
O neuroma interdigital afeta tipicamente o 3º espaço interdigital (64-91% dos casos), seguido pelo 2º (32%), sendo bastante raro nos 1º (0-2,5%) e 4º (0-9%) espaços. Pode ser bilateral em 21% dos casos.
Existem algumas explicações anatômicas para o maior acometimento no 3º espaço interdigital:
No 3º espaço há confluência dos nervos plantares medial e lateral, sendo o nervo teoricamente mais espesso nessa localização (figura 6).
O 2º e o 3º espaços interdigitais são menores em comparação com o 1º e o 4º
A 2ª e a 3ª articulações tarsometatarsianas têm maior mobilidade, contribuindo para maior sobrecarga no 3º espaço.
Figura 6: Representação esquemática da anatomia dos nervos do pé. O local mais comum da ocorrência do neuroma de Morton (asterisco vermelho) é logo após a confluência dos ramos comunicantes do 3º e do 4º espaços interdigitais, onde o nervo seria em tese mais espesso, imediatamente antes da subdivisão para os nervos digitais próprios.
Neuroma interdigital é uma causa frequente de dor, referida geralmente como dor em queimação ou pulsátil na região plantar entre as cabeças dos metatarsos, podendo também ser acompanhada de outros sintomas sensitivos, como dormência e parestesia. A dor costuma ser pior com o paciente em pé e ao usar sapatos apertados ou de salto alto e pode irradiar para os dedos. Há predileção por mulheres jovens e de meia idade (4-5:1 em comparação com o sexo masculino) e atletas. Entretanto, nem sempre é sintomático, com relatos de neuromas assintomáticos variando de 33% a 54%. A causa dos sintomas ainda não é bem estabelecida e é controverso se existe correlação direta entre as dimensões e características histológicas e os sintomas. Enquanto alguns trabalhos demonstram que neuromas maiores que 5 mm de diâmetro transverso tendem a ser mais sintomáticos que neuromas menores e costumam responder melhor ao tratamento cirúrgico, outros trabalhos não encontraram correlação entre o tamanho do neuroma e os sintomas.
O uso de sapatos apertados, especialmente os de “bico fino” que comprimem os metatarsos e de salto alto que promovem hiperextensão são fatores predisponentes, podendo também o neuroma estar associado a retificação do arco transverso anterior, hiperextensão das articulações metatarsofalangianas e hálux valgo.
Muitos preconizam que para o diagnóstico do neuroma de Morton basta a história clínica com o exame físico positivo, em especial o teste de Mulder (sensibilidade de 94-98%), em que é sentida uma sensação de “click” bursal pela aplicação de pressão axial sobre o espaço intermetatarsal e compressão lateral dos metatarsos com a outra mão. Entretanto, esse teste costuma ser positivo apenas nos casos dos neuromas maiores e existem outros diagnósticos diferenciais que podem confundir (figura 7):
Bursite intermetatársica (dorsal ao ligamento intermetatarsal transverso)
Bursite adventícia submetatarsal
Lesão da placa plantar com alteração fibroinflamatória adjacente (geralmente no 2º espalo interdigital)
Fibrose pericapsular
Fibromatose
Fascite nodular
TCG (tumor de células gigantes) de bainha tendínea
Neuromas verdadeiros (como schwannomas)
Figura 7: Representação esquemática dos principais diagnósticos diferenciais do neuroma de Morton: bursites (intermetatársica e adventícia), fibrose pericapsular e alterações fibroinflamatórias secundárias a lesão da placa plantar, fibromatose e fascite plantar nodular, TCG de bainha tendínea e os neuromas verdadeiros.
Por essa razão, é bastante frequente a solicitação de exames de imagem para elucidação diagnóstica.
As radiografias dos pés com carga costumam ser solicitadas nos casos de metatarsalgia, principalmente para afastar outros diagnósticos, como fratura. Embora o RX normal não exclua o diagnóstico de neuroma de Morton, um sinal conhecido como "sinal do V" ou da "sinal da saudação de Vulcano", em que as falanges dos 2º e 3º ou dos 3º e 4º dedos ficam com aspecto divergente em vez de paralelo é considerado um sinal indireto bastante específico de neuroma de Morton. Isso ocorro pelo efeito de massa exercido pelo neuroma de Morton que promove um afastamento das falanges do respectivo espaço interdigital. Seria o equivalente radiográfico ao sinal de Sullivan, em que o afastamento entre os dedos é visto no exame físico. Veja imagem acrescentada no final do texto.
A maioria dos trabalhos considera que a ultrassonografia e ressonância magnética são semelhantes na identificação dos neuromas de Morton. Entretanto, a ressonância magnética seria superior nos casos dos demais diagnósticos diferenciais, principalmente em outras lesões tumorais e nas alterações inflamatórias que são facilmente identificadas nos estudos de RM com contraste venoso. Mas, assim como a ultrassonografia, a ressonância magnética também é operador e equipamento dependentes, sendo que a espessura e intervalo entre as imagens, posicionamento, uso de contraste venoso e resolução espacial influenciam diretamente na sua acurácia.
Para maiores detalhes dobre a técnica adequada para realização da RM dos pés veja a seção Protocolos do Tornozelo & Pé.
No caso do diagnóstico de neuromas interdigitais devemos considerar:
Fazer o exame com paciente em decúbito ventral
Weishaupt e cols. compararam a localização dos neuromas de acordo com o posicionamento na ressonância magnética (decúbito ventral, decúbito dorsal e posição ortostática com carga) e concluíram que o melhor posicionamento para detecção dos neuromas interdigitais é o decúbito ventral. Nessa posição o neuroma se localiza em situação plantar à cortical das cabeças dos metatarsos, melhorando sua identificação, enquanto que no decúbito dorsal ele fica no espaço interdigital dorsal à cortical plantar dos metatarsos, se confundindo com a bursa (figura 8). O diâmetro transverso do neuroma também é maior e de mensuração mais fácil em decúbito ventral.
Figura 8 (a-b): Imagens no plano coronal na ponderação T2 de outro paciente que ilustra a importância do decúbito quando há neuroma de Morton. Em decúbito dorsal (figura 8a) o neuroma tem configuração alongada e está localizado no 3º espaço interdigital. Em decúbito ventral (figura 8b) o neuroma adquire configuração mais nodular e está localizado no coxim plantar, sendo mais fácil a sua individualização e mensuração.
O neuroma deve ser medido no eixo transverso e não no eixo anteroposterior (dorsoplantar).
É mais fácil identificarmos o maior diâmetro transverso e os limites do neuroma nos exames em decúbito ventral porque o neuroma fica situado na região plantar, circundado de gordura, tornando a medida bem mais reprodutível. As medidas no eixo anteroposterior podem ser superestimadas pelo posicionamento, que torna o neuroma mais alongado, e por ser muitas vezes difícil a distinção entre as demais estruturas do espaço interdigital, como a parede bursal e os tendões interósseos. O diâmetro transverso também é a medida considerada na maioria dos trabalhos científicos para fins prognósticos e de tratamento (figuras 9 e 10).
Figura 9: Imagem no plano coronal na ponderação T1 mostrando a forma correta de mensuração do neuroma de Morton, no maior eixo transverso da lesão. Nesse caso o neuroma mede 0,7 cm.
Figura 10 (a-d): Imagem no plano coronal na ponderação T2 mostrando a forma correta e formas incorretas de mensuração do neuroma de Morton (mesmo paciente da figura 8). O ideal é o exame ser feito em decúbito ventral e mensuração no maior eixo transverso da lesão, como na figura 10a, onde o neuroma mede 0,5 cm. Se a mensuração for feita no eixo anteroposterior, como na figura 10b, o neuroma já mediria 1,1 cm. Se a medida for feita com o paciente em decúbito dorsal, o diâmetro acaba sendo superestimado no eixo anteroposterior (1,3 cm) e subestimado no eixo transverso (0,2 cm). Note que em um mesmo paciente a medida do neuroma variou de 0,2 a 1,3 cm.
A figura 10 ilustra a importância de adotarmos um método reprodutível de mensuração, pois em um mesmo paciente a medida do neuroma variou de 0,2 a 1,3 cm. O plano onde foi feita a medida (eixo transverso ou anteroposterior) deve ser informado no laudo, de preferência salvando a imagem onde foi realizada a mensuração para que o médico solicitante tenha uma ideia se o neuroma é pequeno ou grande (1 cm no eixo transverso seria uma neuroma grande, mas no eixo anteroposterior essa medida já não seria tão valorizada) e também para análise comparativa adequada.
Não economizar nas ponderações:
O protocolo ideal da RM dos pés (antepé) deve incluir as ponderações T1 nos planos coronal e transversal, T2 no plano coronal e uma ponderação sensível a líquido (T2 ou DP com supressão de gordura) nos planos coronal, transversal e sagital.
O sinal do neuroma de Morton é variável, geralmente isointenso a levemente hiperintenso em T1, hipointenso em T2 e iso, hipo ou discretamente hiperintenso em T2 ou DP com supressão de gordura (figuras 11 e 12).
Figura 11 (a-b): Imagens no plano coronal do neuroma no 3º espaço interdigital deste caso, que se apresenta com sinal reduzido na ponderação T1 (seta amarela na figura 11a) e também em DP com supressão de gordura (seta branca na figura 11b).
Figura 12 (a-b): Imagens no plano coronal de neuroma no 3º espaço interdigital em outro paciente que se apresenta com sinal intermediário na ponderação T1 (seta amarela na figura 12a) e sinal elevado em DP com supressão de gordura (seta branca na figura 12b).
A ponderação T1 é a mais sensível, mas pouco específica, tendendo a hiperestimar o neuroma, pois muitas vezes o neuroma, a bursa e as estruturas adjacentes têm o mesmo sinal. É muito útil incluir a ponderação T2 no plano coronal, porque como o neuroma tende a ter baixo sinal em T2 fica mais fácil a distinção com o líquido na bursa e demais estruturas, além dos casos em que as alterações predominantes são inflamatórias que podem mimetizar neuroma na ponderação T1 (figura 13).
Figura 13 (a-d): Imagens no plano coronal de outro paciente que apresenta espessamento tecidual no 2° e no 3° espaço interdigital mimetizando neuromas interdigitais (setas amarelas), com edema no 2º espaço e no coxim plantar subjacente à cabeça do 2° metatarso (seta branca). Na ponderação T2 no mesmo nível podem ser identificados os nervos interdigitais com calibre normal (setas vermelhas) e há realce pelo contraste em correspondência com o tecido observado na ponderação T1 (setas verdes), caracterizando alterações inflamatórias. A ponderação T2 e o uso do contraste foram úteis para excluir a hipótese de neuromas de Morton, o que não seria possível apenas com as ponderações T1 e DP com supressão de gordura.
O realce pelo contraste dos neuromas também é variável, mas não costuma ser muito intenso. Em alguns casos pode haver alteração inflamatória concomitante e o realce ser mais evidente e em uma região além dos limites do neuroma (figuras 14 e 15).
Figura 14 (a-b): Imagens no plano coronal do mesmo paciente das figuras 8 e 10 mostrando o neuroma de Morton no 3° espaço interdigital com baixo sinal na ponderação T2 (seta amarela). Na ponderação T1 com supressão de gordura após a administração venosa de contraste (figura 14b) o neuroma apresenta leve realce pelo meio de contraste (seta verde).
Figura 15 (a-d): Imagens no plano coronal de outro paciente mostrando o neuroma de Morton no 3° espaço interdigital com sinal intermediário na ponderação T1 (seta amarela na figura 15a), baixo sinal nas ponderações DP com supressão de gordura (seta branca na figura 15b) e T2 (seta laranja na figura 15c). Note que há pequena distensão da 3ª bursa intermetatársica identificada como pequena área de alto sinal na sequência sensível a líquido (seta azul na figura 15b), que é indissociável do neurona na ponderação T1. Nesse caso há intenso realce pelo meio do contraste tanto em correspondência com o neuroma (seta verde clara) como na região plantar subjacente e na bursa intermetatársica (seta verde escura) caracterizando processo inflamatório associado.
O caso da figura 15 também ilustra a importância da ponderação T2, que dissocia melhor o neuroma das demais estruturas, e que devemos padronizar a mensuração do neuroma no plano transversal e, de preferência também na ponderação T2. A mensuração nesse caso em T1 e no eixo anteroposterior iria superestimar as dimensões do neuroma.
O uso do contraste venoso não é imprescindível para o diagnóstico do neuroma de Morton, mas costuma ser extremamente útil na identificação das outras causas de dor que podem mimetizar neuromas interdigitais, conforme listado nos diagnósticos diferenciais, em especial as alterações inflamatórias secundárias a lesão na placa plantar (figura 16).
Figura 16 (a-d): Imagens no plano coronal de outro paciente mostrando espessamento tecidual no 3° espaço interdigital com sinal intermediário na ponderação T1 (seta amarela na figura 16a) que pode confundir com neuroma de Morton. Na ponderação DP com supressão de gordura nota-se discreto aumento do sinal da porção lateral da placa plantar (seta branca na figura 16b) e na ponderação T2 o espessamento tecidual tem baixo sinal, mas não apresenta aspecto tão nodular como o habitual nos neuromas e está situado principalmente no espaço interdigital (seta laranja). No estudo pós contraste (figura 16d) há intenso realce pelo meio de contraste ao redor da placa plantar (seta verde).
A ecogenicidade da lesão costuma variar de acordo com o tempo do surgimento: lesões mais recentes tendem a ser hipoecogênicas e lesões mais antigas hiperecogênicas.
A taxa de recorrência do neuroma é alta, variando de 14%–21%, provavelmente devido a diagnostico equivocado, entrada no espaço errado, falha em abordar o ligamento metatarsal transverso, ressecção muito distal do nervo interdigital plantar, remoção incompleta, etc. Quando os sintomas ocorrem em até 12 meses após a primeira cirurgia é provável que o problema não tenha sido adequadamente resolvido. Sintomas que surgem após 12 meses podem ser decorrentes de surgimento de neuroma no coto da amputação do nervo, que tende a ocorrer quando a ressecção não é proximal o suficiente (o nervo deve ser ressecado pelo menos 3 cm proximal ao ligamento intermetatarsal).
Pontos principais neste caso:
- A técnica do exame é fundamental: paciente deve ser posicionado em decúbito ventral, é importante incluir ponderação T2 no plano coronal e o contraste venoso é muito útil no diagnóstico diferencial, principalmente nas alterações inflamatórias secundárias a lesão da placa plantar e outras lesões tumorais.
- Sempre pensar nos diversos diagnósticos diferenciais e não achar que qualquer espessamento tecidual plantar intermetartársico é sinônimo de neuroma, principalmente se sua análise está baseada apenas na ponderação T1.
- Desconfiar de neuroma isolado no 2º espaço interdigital; pensar sempre na possibilidade de alteração secundária a lesão da placa plantar
- É fundamental o conhecimento da anatomia do espaço intermetatarsal e verificar se a imagem suspeita de neuroma tem contiguidade com o feixe vasculonervoso.
- O neuroma deve ser mensurado no plano transversal.
Sinal da saudação de Vulcano, popularizada na série televisiva Jornada nas estrelas.
Radiografias com carga na incidência dorsoplantar de indivíduo sem neuroma de Morton (à esquerda), onde as falanges são praticamente paralelas, e em paciente com neuroma de Morton à direita, mostrando o sinal da saudação de Vulcano, onde as falanges do 3º e 4º dedos tem aspecto divergente (linhas amarelas). Modificado de The Vulcan salute sign: a non-sensitive but specific sign for Morton's neuroma on radiographs. Skeletal Radiol. 2022 Mar;51(3):581-586.
LEITURA SUGERIDA
Galley J, Sutter R, Germann C, Pfirrmann CWA. The Vulcan salute sign: a non-sensitive but specific sign for Morton's neuroma on radiographs. Skeletal Radiol. 2022 Mar;51(3):581-586. doi: 10.1007/s00256-021-03851-3.
Klontzas ME, Koltsakis E, Kakkos GA, Karantanas AH. Ultrasound-guided treatment of Morton's neuroma. J Ultrason. 2021 Jun 7;21(85):e134-e138. doi: 10.15557/JoU.2021.0022.
Bhatia M, Thomson L. Morton's neuroma - Current concepts review. J Clin Orthop Trauma. 2020 May-Jun;11(3):406-409. doi: 10.1016/j.jcot.2020.03.024.
Ganguly A, Warner J, Aniq H. Central Metatarsalgia and Walking on Pebbles: Beyond Morton Neuroma. AJR 2018; 210(4):821-833. doi: 10.2214/AJR.17.18460.
Hodes A, Umans H. Metatarsalgia. Radiol Clin North Am. 2018; 56(6):877-892. doi: 10.1016/j.rcl.2018.06.004.
Santiago FR, Muñoz PT, Pryest P, Martínez AM, Olleta NP. Role of imaging methods in diagnosis and treatment of Morton's neuroma. World J Radiol. 2018; 28:10(9):91-99. doi: 10.4329/wjr.v10.i9.91.
Valisena S, Petri GJ, Ferrero A. Treatment of Morton's neuroma: A systematic review. Foot Ankle Surg. 2018; 24(4):271-281. doi: 10.1016/j.fas.2017.03.010.
Di Caprio F, Meringolo R, Shehab Eddine M, Ponziani L. Morton's interdigital neuroma of the foot: A literature review. Foot Ankle Surg. 2018; 24(2):92-98. doi: 10.1016/j.fas.2017.01.007.
Madoff SD, Kaye J, Newman JS. Postoperative Foot and Ankle MR Imaging. Magn Reson Imaging Clin N Am. 2017; 25(1):195-209. doi: 10.1016/j.mric.2016.08.008.
De Maeseneer M, Madani H, Lenchik L, Kalume Brigido M, Shahabpour M, Marcelis S, de Mey J, Scafoglieri A. Normal Anatomy and Compression Areas of Nerves of the Foot and Ankle: US and MR Imaging with Anatomic Correlation. Radiographics. 2015 Sep-Oct;35(5):1469-82. doi: 10.1148/rg.2015150028.
LiMarzi GM, Scherer KF, Richardson ML, Warden DR 4th, Wasyliw CW, Porrino JA, Pettis CR, Lewis G, Mason CC, Bancroft LW. CT and MR Imaging of the Postoperative Ankle and Foot. Radiographics. 2016 Oct;36(6):1828-1848.
Bignotti B, Signori A, Sormani MP, Molfetta L, Martinoli C, Tagliafico A. Ultrasound versus magnetic resonance imaging for Morton neuroma: systematic review and meta-analysis. Eur Radiol. 2015 Aug;25(8):2254-62. doi: 10.1007/s00330-015-3633-3. Epub.
Yamada AF, Crema MD, Nery C, Baumfeld D, Mann TS, Skaf AY, Fernandes ADRC. Second and Third Metatarsophalangeal Plantar Plate Tears: Diagnostic Performance of Direct and Indirect MRI Features Using Surgical Findings as the Reference Standard. AJR 2017;209(2):W100-W108. doi: 10.2214/AJR.16.17276.
Lee MJ, Kim S, Huh YM, Song HT, Lee SA, Lee JW, Suh JS. Morton neuroma: evaluated with ultrasonography and MR imaging. Korean J Radiol 2007; 8(2):148-55.
Theumann NH, Pfirrmann CW, Chung CB, Mohana-Borges AV, Haghighi P, Trudell DJ, Resnick D. Intermetatarsal spaces: analysis with MR bursography, anatomic correlation, and histopathology in cadavers. Radiology. 2001; 221(2):478-84.