Estiramento na junção miotendínea proximal do reto femoral
- 1 de dez. de 2021
- 13 min de leitura
Atualizado: 23 de abr. de 2022
Patrícia Martins e Souza - Dezembro de 2021
História clínica
Paciente de 36 anos, do sexo masculino, com dor nos terços proximais da coxa direita após chute brusco durante partida de futebol. Foi solicitada ressonância magnética (RM) da coxa direita:

Figura 1 (a-f): Imagens consecutivas de RM no plano coronal nas ponderações STIR (a-c) e T1 (d-f) da porção anterior da coxa.
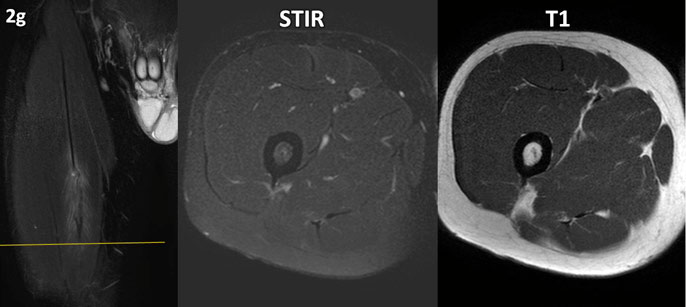
Figura 2 (a-g): Imagens consecutivas de RM no plano transversal nas ponderações STIR e T1 de superior a inferior. À esquerda imagens localizadoras mostrando o nível de cada imagem. Use a seta para passar as imagens.

Figura 3 (a-d): Imagens consecutivas de RM no plano sagital na ponderação STIR.
Descrição dos achados

Figura 1 (a-f)’: Imagens consecutivas de RM no plano coronal nas ponderações STIR (a-c) e T1 (d-f) da porção anterior da coxa mostrando o tendão da cabeça indireta do reto femoral (setas amarelas) com aspecto normal na porção proximal e bem identificado nas ponderações STIR e T1. No terço médio da coxa nota-se edema de permeio à junção miotendínea (setas brancas) e área de irregularidade e descontinuidade no tendão central (seta vermelha), achados identificados na sequência sensível a líquido.

Figura 2 (d-f)’: Imagens consecutivas de RM no plano transversal na ponderação STIR no terço médio da coxa no nível da lesão na junção miotendínea da cabeça indireta do reto femoral mostrando o edema de permeio às fibras (setas brancas), a área de solução de continuidade onde o tendão é indefinido (setas vermelhas) e o tendão central normal distalmente (seta amarela).

Figura 3 (a-d)’: Imagens consecutivas de RM no plano sagital na ponderação STIR mostrando a extensão do edema de permeio às fibras da unidade miotendínea da cabeça indireta do reto femoral (setas brancas). A lesão não é tão bem identificada em comparação com os planos coronal e transversal.
Discussão
O grupo muscular quadríceps é formado pelo reto femoral, o mais anterior e superficial, e os vastos medial (que apresenta um componente distal oblíquo), intermédio e lateral (figuras 4 e 5). Na porção distal da coxa, os tendões destes músculos convergem para formar um tendão comum, o tendão quadríceps. Destes quatro músculos, o reto femoral é o mais susceptível a lesões por estiramento e o que possui a anatomia mais complexa e peculiar.

Figura 4: Representação esquemática dos componentes do quadríceps: o músculo reto femoral mais anterior, com origem tendínea dupla (tendões das cabeças direta e indireta), e os músculos vastos medial, lateral e intermédio, este posterior ao reto femoral e identificado separadamente na coxa esquerda.

Figura 5 (a-c): Imagens de RM no plano transversal na ponderação T1 da porção superior, terço médio e porção distal da coxa mostrando o quadríceps, formado pelos músculos reto femoral (em azul), vastos medial (em amarelo), intermédio (em laranja) e lateral (em amarelo mais escuro). Distalmente, o tendão quadríceps é formado pela junção da aponeurose dos vastos (linha amarela) e da junção miotendínea distal do reto femoral (linha azul).
Anatomia do reto femoral
Dependendo da orientação das fibras, os músculos podem ser paralelos (com as fibras retas ou de aspecto fusiforme) ou penados (uni, bi ou multipenados), onde as fibras têm orientação oblíqua em relação à direção da tração exercida pelo músculo. Nos músculos penados as fibras se inserem diagonalmente no tendão, formando um ângulo e gerando feixes que se dispõem como as plumas de uma pena, o que determinou a denominação de “penado” ou “peniforme”. Quando o músculo é unipenado o tendão se prolonga, em maior ou menor extensão, somente ao longo de uma de suas margens e, consequentemente, os feixes musculares se fixam em um só lado deste tendão. No músculo bipenado o tendão se dispõe no plano longitudinal passando pelo centro do ventre muscular e os feixes se fixam nos dois lados deste tendão, que é denominado tendão central. Se os feixes convergem para vários tendões que se prolongam pelo interior do músculo, este é classificado como multipenado (figura 6).
Para maiores detalhes sobre os músculos veja a página NOTAS & MEDIDAS - MÚSCULO.

Figura 6: Representação esquemática dos tipos de músculo de acordo com a orientação das fibras. As fibras paralelas entre si podem ser retas, se continuando com o tendão, ou com aspecto fusiforme, onde se afunilam na transição com o tendão. Quando as fibras têm orientação oblíqua os músculos são denominados penados, podendo ser unipenados, quando os feixes musculares se fixam em um só lado do tendão, gerando uma transição miotendínea oblíqua, denominada aponeurose, bipenados, quando os feixes se fixam nos dois lados do tendão, que passa a ter localização central, ou multipenados, quando os feixes convergem para vários tendões que se prolongam pelo interior do músculo.
O reto femoral apresenta duas origens tendíneas (figura 7):
Cabeça direta à também conhecida como cabeça reta, se origina na espinha ilíaca anteroinferior (EIAI).
Cabeça indireta à também conhecida como cabeça refletida, se origina mais inferior e posteriormente à cabeça direta, na crista adjacente ao sulco localizado acima do acetábulo e da cápsula articular.

Figura 7 (a-b): Imagens de RM no plano transversal na ponderação T1 (7a) e no plano sagital na ponderação T2 com supressão de gordura (7b) mostrando a cabeça direta (setas rosa claro) que se insere na espinha ilíaca anteroinferior (seta branca) e a cabeça indireta do reto femoral (setas amarelas) que se insere na crista do acetábulo (seta verde).
As duas cabeças do reto femoral formam um tendão conjunto alguns centímetros abaixo das suas origens, a cabeça direta formando o componente mais superficial, se unindo distalmente com a fáscia muscular no terço superior do músculo, e a cabeça indireta em situação mais posterior, se tornando intramuscular para formar uma longa junção miotendínea que se prolonga por aproximadamente dois terços da extensão do músculo (figura 8).

Figura 8 (a-d): Imagens de RM no plano sagital na ponderação T2 com supressão de gordura (8a) e no plano transversal de superior para inferior na ponderação T1 (8b-d) mostrando a cabeça direta (setas rosa claro) e a cabeça indireta do reto femoral (setas amarelas) que formam o tendão conjunto logo abaixo de suas origens (setas azuis). Logo abaixo, o tendão da cabeça direta se funde à fáscia muscular anterior (seta branca) e é possível identificar bem a junção miotendínea proximal da cabeça indireta em situação mais profunda e medial (setas vermelhas).
Essa anatomia complexa com dupla origem tendínea faz com que o reto femoral tenha um componente unipenado externo, formado pelo tendão da cabeça direta que se une à fáscia muscular, com as fibras musculares se originando apenas de um dos lados do tendão, e um componente bipenado interno, formado pelo tendão da cabeça indireta que apresenta localização central, com as fibras musculares se originando dos dois lados do tendão. Essa configuração é conhecida como “músculo dentro do músculo”, onde um músculo bipenado se encontra dentro de um músculo unipenado (figura 9).



Figura 9 (a-c): Representação esquemática nos planos coronal (9a), sagital (9b) e transversal (9c) do músculo reto femoral mostrando o componente unipenado externo (em rosa), formado pelo tendão da cabeça direta que se une à fáscia muscular anterior, e o componente bipenado interno (em amarelo), formado pelo tendão da cabeça indireta que apresenta localização central, com as fibras musculares se originando dos dois lados do tendão, criando o padrão conhecido como “músculo dentro do músculo”.
Essa junção miotendínea extensa formada pela cabeça indireta apresenta diversas nomenclaturas na literatura, como tendão central ou profundo, aponeurose central ou profunda e septo intramuscular, o que costuma ser fonte de confusão. Por isso, cada serviço deve optar por um termo que seja compreendido tanto pelos radiologistas como pelos médicos assistentes da sua região.
Nos dois terços distais do músculo a aponeurose posterior forma o tendão distal, que recebe a aponeurose dos vastos medial, lateral e intermédio que se fundem para formar o tendão quadríceps, que por sua vez se insere no polo anterossuperior da patela.
Lesões do reto femoral
O reto femoral atua como flexor da coxa no quadril e extensor da perna no joelho, sendo antagonista direto dos isquiotibiais. Pela sua anatomia atípica, os padrões de lesão miotendínea do reto femoral divergem dos padrões de lesão dos demais músculos.
O reto femoral é o músculo mais frequentemente lesionado entre os jogadores de futebol e o segundo músculo mais lesionado do membro inferior nos atletas em geral, atrás apenas dos isquiotibiais, principalmente nos praticantes de artes marciais, rugby, basebol e futebol americano, esportes onde o reto femoral é submetido a forte contração excêntrica enquanto passivamente esticado no início da fase de balanço para frente, podendo também afetar corredores. Para maiores detalhes sobre os tipos de contração veja a página NOTAS & MEDIDAS / MÚSCULO.
Ele é mais vulnerável por ser biarticular, ou seja, cruza duas articulações, o quadril e o joelho, enquanto os músculos vastos se originam do fêmur, abaixo da articulação coxofemoral. Além disso, o reto femoral tem grande proporção de fibras do tipo II. Há maior risco de lesões no reto femoral quando há lesão prévia (antiga ou recente), sendo que a nova lesão pode ocorrer no mesmo ou em local diferente da lesão pregressa. Quando há relesão, ela geralmente ocorre na margem cicatrizada da área previamente afetada. Outro fator de risco para lesão do reto femoral é a ocorrência de lesão recente dos isquiotibiais.
A classificação mais simples divide os estiramentos musculares em leve, moderado e grave:
Grau I (leve) – edema sem descontinuidade de fibras, podendo ter pequena quantidade de líquido perimuscular.
Grau II (moderado) – lesão de algumas fibras tendínea, da junção miotendínea, da fáscia, aponeurose e/ou das fibras musculares; tipicamente é associada a hematoma na junção miotendínea. Como a lesão na unidade miotendínea da cabeça indireta do reto femoral é profunda, não é muito comum identificarmos líquido perifascial em comparação com os demais músculos com anatomia mais convencional.
Grau III (grave) – rotura completa do tendão ou da junção miotendínea, com descontinuidade de todas as fibras, com ou sem retração associada.
Em relação à localização, as lesões do reto femoral podem ocorrer na(o):
Apófise da espinha ilíaca anteroinferior (origem da cabeça direta) – crianças e adolescentes
Origem das cabeças direta e/ou indireta
Tendão conjunto
Junção miotendínea mais proximal (junção do tendão conjunto com as fibras musculares mais craniais)
Junção miotendínea da cabeça direta* (junção do tendão da cabeça direta com a fáscia muscular anterior do componente unipenado no terço superior da coxa)
Junção miofascial anterior* (junção da fáscia anterior com as fibras musculares do componente unipenado nos terços médio e inferior da coxa)
Junção miotendínea da cabeça indireta (junção do tendão da cabeça indireta localizado centralmente com as fibras musculares do componente bipenado)
Fibras musculares do componente unipenado
Fibras musculares do componente bipenado
Junção miofascial posterior (junção da fáscia posterior com as fibras musculares do componente unipenado nos terços superior e médio da coxa)
Junção mioaponeurótica posterior (junção da aponeurose posterior com as fibras musculares posteriores do componente unipenado no terço inferior da coxa)
Junção miotendínea distal
*É muito difícil determinar a transição exata da junção miotendínea da cabeça direta da junção miofascial anterior já que o tendão da cabeça direta se torna progressivamente afilado após a origem e se funde com a fáscia muscular anterior, sendo a diferenciação aproximada e subjetiva, mas sem grande relevância no prognóstico e conduta.
O caso deste mês ilustra a lesão por estiramento na junção miotendínea proximal da cabeça indireta do reto femoral, que será abordada em mais detalhes.
Lesões na junção miotendínea proximal são de difícil diagnóstico clínico pela localização profunda, com exame físico e sintomas inespecíficos e variáveis. No estiramento agudo, alguns pacientes reportam dor súbita aguda, enquanto outros referem desconforto insidioso e progressivo na região anterior da coxa, o que depende, em parte, da extensão e gravidade da lesão. É comum atletas com estiramento leve continuarem jogando, o que interfere na cicatrização e leva a lesões mais extensas. Por outro lado, edema associado a espasmos e contratura muscular podem levar a dor e aumento do volume da coxa, confundindo com lesões por estiramento ou até mesmo com lesões expansivas tumorais. Não é frequente a ocorrência de hematoma, a não ser nos casos de trauma direto associado.
A junção miotendínea proximal do reto femoral localiza-se logo abaixo do tendão conjunto e se refere tanto à junção do tendão da cabeça direta com a fáscia anterior do componente muscular unipenado, quanto à junção do tendão da cabeça indireta (também denominado tendão central ou profundo) com as fibras musculares do componente bipenado do músculo reto femoral. Pode também ocorrer lesão na junção do tendão conjunto com o ventre muscular, mas é muito mais raro.
As lesões na unidade miotendínea da cabeça direta do reto femoral são menos frequentes em comparação com as lesões da cabeça indireta. Tipicamente, se apresentam com edema nas fibras musculares anteriores e lâmina líquida entre a fáscia e o ventre muscular do reto femoral que pode se estender por vários centímetros. Como o tendão da cabeça direta se funde à fáscia anterior, nem sempre é possível diferenciar entre um estiramento miotendíneo da cabeça direta de lesão miofascial anterior. Entretanto, ainda não está bem estabelecido se lesões do mesmo grau nesta localização apresentariam tempo de recuperação diferente. Mas, já foi sugerido que, se o local da lesão do reto femoral sofrer compressão do músculo sartório adjacente, a cicatrização pode ser mais demorada.
A lesão miofascial posterior é incomum, representando cerca de 15% de todas as lesões do reto femoral encontradas em jogadores de futebol profissionais. Tipicamente, acomete a porção posterolateral do músculo nos terços proximal e médio. Observa-se edema de permeio à periferia do músculo e, se a fáscia permanece intacta, o líquido disseca o plano entre o músculo e a fáscia. Se há lesão fascial, o líquido também disseca o plano perifascial adjacente. Nas lesões fasciais posteriores o risco de re-lesão e formação de seromas são maiores.
As lesões na junção miotendínea proximal ou distal são a forma mais comum de lesão do reto femoral em adultos (após a fusão da apófise da EIAI).
A lesão ao longo da junção miotendínea da cabeça indireta (central ou profunda) é a forma mais frequente e típica de lesão proximal do reto femoral. A extensão craniocaudal da lesão costuma ser em torno de 10 a 20 cm devido à grande extensão longitudinal do tendão central do reto femoral. O padrão de edema ao redor do tendão central é conhecido como “olho de boi” (figura 10).

Figura 10 (a-b): O edema ao redor do tendão central da cabeça indireta é conhecido como padrão em “olho de boi”, conforme visto no caso deste mês (10a, mesma imagem da figura 2f), onde se observa o tendão central (seta amarela) com edema ao redor (seta branca). Em outro paciente com lesão mais antiga (10b) é possível identificar o tendão central espessado (seta laranja) com discreto edema ao redor (seta branca).
Há alguns anos foi proposto um tipo diferente de lesão, descrita como “desenluvamento” (do inglês “degloving”), onde há uma dissociação intermuscular: ocorre uma rotura circunferencial nas fibras periféricas do ventre muscular mais interno (componente bipenado), que fica separado do componente unipenado mais externo, com extensão que costuma variar em média de 4 a 18 cm. Esse padrão de lesão seria distinto da lesão miotendínea típica proximal, sendo considerada mais uma lesão muscular do que propriamente da junção miotendínea. Geralmente, ocorre na terminação distal do componente muscular bipenado, sendo frequentemente associada a retração muscular proximal acompanhada do tendão central, que não é identificado na sua posição habitual distalmente. O mecanismo de lesão pelo qual os músculos se dissociam um do outro ainda não foi completamente elucidado. O retorno ao esporte neste tipo de lesão costuma demorar em torno de 28 a 58 dias, segundo o estudo de Kassarjian et al.
Nas figuras 11 e 12 estão representados os principais tipos de lesão na junção miotendínea proximal da cabeça indireta do reto femoral.

Figura 11: Representação esquemática dos principais tipos de lesão na junção miotendínea proximal da cabeça indireta do reto femoral no plano transversal. Podemos observar edema peritendíneo ou de permeio às fibras da junção miotendínea (JMT) da cabeça indireta, sem ou com descontinuidade das fibras tendíneas e/ou musculares, podendo haver também rotura com ou sem retração. O desenluvamento seria outra forma distinta de lesão em que ocorre uma dissociação intermuscular, caracterizada por líquido entre os componentes musculares unipenado externo da cabeça direta e bipenado interno da cabeça indireta. Quando há rotura com retração, geralmente é na porção distal com líquido no local da lesão e retração proximal da unidade miotendínea.

Figura 12: Representação esquemática dos principais tipos de lesão na junção miotendínea proximal da cabeça indireta do reto femoral no plano coronal. Podemos observar edema de permeio às fibras da junção miotendínea (JMT) da cabeça indireta, sem ou com descontinuidade das fibras tendíneas e/ou musculares, com ou sem retração. O desenluvamento seria outra forma distinta de lesão em que ocorre uma dissociação intermuscular, caracterizada por líquido entre os componentes musculares unipenado externo da cabeça direta e bipenado interno da cabeça indireta. Quando há rotura com retração, geralmente é na porção distal com líquido no local da lesão e retração proximal da unidade miotendínea.
Foi descrito também apenas edema ao longo fibras musculares bipenadas periféricas, sem sinais de dissociação intermuscular (figura 13), porém ainda não está estabelecido se este achado seria um precursor ou poderia evoluir para a dissociação intermuscular caso o atleta não interrompa as atividades.

Figura 13 (a-b): Modificado de AJR Am J Roentgenol. 2014 May;202(5):W475-80. Intramuscular degloving injuries to the rectus femoris: findings at MRI, mostrando o edema nas fibras periféricas do componente muscular profundo (bipenado) do reto femoral, na transição com o componente mais externo unipenado, porém sem sinais de dissociação intermuscular.

Aproveite para assistir a sessão da SBOT-RJ de abril/21 sobre "LESÕES MUSCULARES TRAUMÁTICAS"! =)
Leitura sugerida:
van der Horst RA, Tol JL, Weir A, den Harder JM, Moen MH, Maas M, Reurink G. The value of MRI STIR signal intensity on return to play prognosis and reinjury risk estimation in athletes with acute hamstring injuries. J Sci Med Sport. 2021 Feb 17:S1440-2440(21)00031-1. doi: 10.1016/j.jsams.2021.02.008.
Fujii M, Kaya M, Kijima H, Kawano T, Iwamoto Y, Nagahata I, Miyakoshi N, Shimada Y. Characteristic imaging findings of tendinosis of the direct head of rectus femoris and their interpretation. J Orthop Sci. 2020 Oct 27:S0949-2658(20)30281-5. doi: 10.1016/j.jos.2020.09.012.
Begum FA, Kayani B, Chang JS, Tansey RJ, Haddad FS. The management of proximal rectus femoris avulsion injuries. EFORT Open Rev. 2020 Nov 13;5(11):828-834. doi: 10.1302/2058-5241.5.200055.
Patel SJ, Nguyen DD, Heldt B, Jayaram P. Rectus femoris intrasubstance tear in a collegiate football kicker and its mechanism. Proc (Bayl Univ Med Cent). 2019 Sep 25;33(1):100-102. doi: 10.1080/08998280.2019.1656010.
Kubo Y, Watanabe K, Nakazato K, Koyama K, Hakkaku T, Kemuriyama S, Suzuki M, Hiranuma K. The Effect of a Previous Strain Injury on Regional Neuromuscular Activation Within the Rectus Femoris. J Hum Kinet. 2019 Mar 27;66:89-97. doi: 10.2478/hukin-2018-0066.
Matar HE, Sanger R. Isolated distal rectus femoris rupture. Br J Hosp Med (Lond). 2019 Oct 2;80(10):617. doi: 10.12968/hmed.2019.80.10.617.
Dyan V Flores , Catalina Mejía Gómez , Mauricio Estrada-Castrillón , Edward Smitaman , Mini N Pathria. MR Imaging of Muscle Trauma: Anatomy, Biomechanics, Pathophysiology, and Imaging Appearance. Radiographics. Jan-Feb 2018;38(1):124-148. doi: 10.1148/rg.2018170072.
Kumaravel M, Bawa P, Murai N. Magnetic resonance imaging of muscle injury in elite American football players: Predictors for return to play and performance. Eur J Radiol. 2018 Nov;108:155-164. doi: 10.1016/j.ejrad.2018.09.028.
Maeo S, Saito A, Otsuka S, Shan X, Kanehisa H, Kawakami Y. Localization of muscle damage within the quadríceps femoris induced by different types of eccentric exercises. Scand J Med Sci Sports. 2018 Jan;28(1):95-106. doi: 10.1111/sms.12880.
Pesquer L, Poussange N, Sonnery-Cottet B, Graveleau N, Meyer P, Dallaudiere B, Feldis M. Imaging of rectus femoris proximal tendinopathies. Skeletal Radiol. 2016 Jul;45(7):889-97. doi: 10.1007/s00256-016-2345-3.
Kassarjian A, Rodrigo RM, Santisteban JM. Intramuscular degloving injuries to the rectus femoris: findings at MRI. AJR Am J Roentgenol. 2014 May;202(5):W475-80. doi: 10.2214/AJR.13.10931.
Mendiguchia J, Alentorn-Geli E, Idoate F, Myer GD. Rectus femoris muscle injuries in football: a clinically relevant review of mechanisms of injury, risk factors and preventive strategies. Br J Sports Med. 2013 Apr;47(6):359-66. doi: 10.1136/bjsports-2012-091250.
Kassarjian A, Rodrigo RM, Santisteban JM. Current concepts in MRI of rectus femoris musculotendinous (myotendinous) and myofascial injuries in elite athletes. Eur J Radiol. 2012 Dec;81(12):3763-71. doi: 10.1016/j.ejrad.2011.04.002.
Gyftopoulos S, Rosenberg ZS, Schweitzer ME, Bordalo-Rodrigues M. Normal anatomy and strains of the deep musculotendinous junction of the proximal rectus femoris: MRI features. AJR Am J Roentgenol. 2008 Mar;190(3):W182-6. doi: 10.2214/AJR.07.2947
Ouellette H, Thomas BJ, Nelson E, Torriani M. MR imaging of rectus femoris origin injuries. Skeletal Radiol. 2006 Sep;35(9):665-72. doi: 10.1007/s00256-006-0162-9.