Hemangioma vertebral agressivo
- 30 de out. de 2018
- 5 min de leitura
História clínica
Homem, 71 anos, com dor na região dorsal. Solicitada ressonância magnética (RM) da coluna torácica:
Figura 1 (a-d): Imagens de RM da coluna torácica no plano sagital nas ponderações T2 (1a), T1 (1b), STIR (1c) e T1 com supressão de gordura (SG) após a administração venosa de contraste (1d).
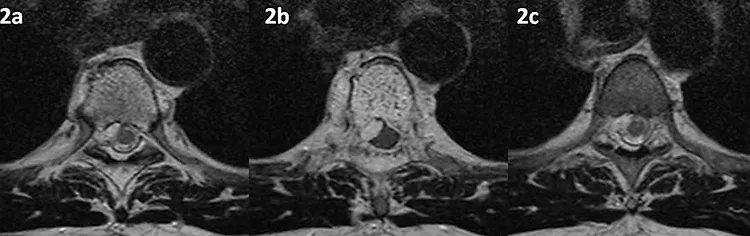
Figura 2 (a-c): Imagens consecutivas de RM da coluna torácica no plano transversal na ponderação T2.
Figura 3: Imagem de RM no plano transversal na ponderação T1 SG após a administração venosa de contraste.
Descrição dos achados:
Figura 1 (a-d)’: Imagens de RM da coluna torácica no plano sagital nas ponderações T2 (1a), T1 (1b), STIR (1c) e T1 com supressão de gordura (SG) após a administração venosa de contraste (1d) mostrando o corpo vertebral D5 (setas largas brancas) com sinal predominantemente alto nas ponderações T2, T1 e STIR e com impregnação heterogênea pelo meio de contraste, assim como o seu arco posterior (setas amarelas). Nota-se também tecido no espaço epidural adjacente ao corpo vertebral comprimindo a medula espinhal (setas vermelhas) com sinal predominantemente alto em T2 e STIR, intermediário em T1 e com intenso realce pelo meio de contraste. Há também tecido mais discreto com sinal semelhante (setas verdes) adjacente ao arco posterior correspondente.
Figura 2 (a-c)’: Imagens consecutivas de RM da coluna torácica no plano transversal na ponderação T2 mostrando o corpo vertebral D5 com típico aspecto pontilhado (seta larga branca em 2b’) e o tecido no espaço epidural comprimindo o saco dural (setas vermelhas). Há também tecido semelhante nas partes moles paravertebrais (setas azuis). Note que na figura 2a’ é possível identificar a medula espinhal (seta rosa) e o canal raquiano com o alto sinal do líquor (seta laranja). Já na figura 2b’ não é possível identificar o líquor ao redor da medula espinhal comprimida (seta rosa), observado apenas em imagem mais inferior (2c’).
Figura 3’: Imagem de RM no plano transversal na ponderação T1 SG após a administração venosa de contraste mostrando a intensa impregnação do tecido hemangiomatoso pelo contraste nas partes moles paravertebrais (setas azuis) e posteriormente ao corpo vertebral D5 (setas vermelhas).
Discussão
O hemangioma vertebral é o tumor benigno mais comum da coluna vertebral, encontrado em 11% dos indivíduos, composto por finas estruturas vasculares e sinusais dilatadas, revestidas por endotélio e situadas em um estroma de gordura. É mais comum na coluna torácica, sendo múltiplo em 20 a 30% dos casos. Tipicamente afeta o corpo vertebral, mas em 10-15% dos casos há extensão para o arco posterior. Usualmente é um achado incidental assintomático, mas em alguns casos pode ser sintomático devido a:
- Dor após aumento da atividade física habitual.
- Erosão lítica permitindo extensão da lesão para o espaço epidural e partes moles paravertebrais, como neste caso, onde pode mimetizar lesões neoplásicas.
- Colapso secundário do corpo vertebral. Um dos diagnósticos diferenciais do hemangioma onde há alteração do trabeculado ósseo que também pode cursar com fratura é a doença de Paget. (figuras 4 e 5).
figura 4 mostrando o colapso osteopênico do corpo vertebral L1 (seta branca) e o colapso do corpo vertebral L3 que apresenta alteração do trabeculado ósseo (setas amarelas) que se estende aos pedículos e arcos posteriores (setas vermelhas).
Figura 4: Radiografia da coluna lombar em perfil de outro paciente de 68 anos mostrando colapso osteopênico do corpo vertebral L1 (seta branca) e colapso do corpo vertebral L3 que apresenta alteração do trabeculado ósseo semelhante ao observado no hemangioma, mas que pode estar relacionado a doença de Paget (seta amarela).
Figura 5: Reconstruções MPR de tomografia computadorizada do mesmo paciente da figura 4 mostrando o colapso osteopênico do corpo vertebral L1 (seta branca) e o colapso do corpo vertebral L3 que apresenta alteração do trabeculado ósseo (setas amarelas) que se estende aos pedículos e arcos posteriores (setas vermelhas).
Os hemangiomas vertebrais geralmente têm aspecto bastante típico nos diversos métodos de imagem:
Radiografias – aparência estriada vertical devido ao espessamento trabecular, descrito como aspecto em “veludo cotelê” (“corduroy cloth”) ou “em barras”, mais denso que o restante do osso que apresenta medula gordurosa normal (figura 6).
Figura 6: Imagem de peças de veludo cotelê. Compare com o aspecto da radiografia da figura 5.
TC – aspecto “pontilhado” no plano transversal devido ao espessamento das trabéculas ósseas, onde se identificam pontos de baixa atenuação (medula óssea normal) com pontos densos de permeio, descrito como aspecto em “sal e pimenta” ou “de bolinhas”.
RM – o mais comum é se apresentar como imagem com sinal elevado em T1 e T2 devido ao componente de gordura, também com aspecto “pontilhado” / em “sal e pimenta” no plano transversal. O uso de sequências com técnicas de supressão de gordura permite a diferenciação entre os hemangiomas e os depósitos focais de gordura, pois o hemangioma costuma apresentar sinal elevado pelo alto teor de água na lesão, ao contrário dos depósitos gordurosos que não tem expressão nestas sequências já que o sinal da gordura é suprimido. Os hemangiomas, ao contrário dos depósitos de gordura, também apresentam impregnação pelo meio de contraste por serem lesões vascularizadas.
Como a quantidade de gordura no hemangioma é variável, alguns hemangiomas com baixo teor de gordura podem ter sinal isointenso ou hipointenso na ponderação T1. Quanto mais agressivo um hemangioma, menos tecido gorduroso e mais estroma vascular ele terá, podendo simular uma lesão metastática, o principal diagnóstico diferencial e muitas vezes de difícil diferenciação nos casos atípicos.
Classicamente, os hemangiomas agressivos costumam ocorrer nos corpos vertebrais de D3 a D9 com acometimento do arco posterior e extensão às partes moles paravertebrais.
Embora raro, o diagnóstico de hemangioma agressivo é importante não só pela sintomatologia, que inclui fraturas patológicas e neuropatia compressiva, mas também porque a biópsia pode cursar com sangramento importante pela hipervascularização da lesão.
LEITURA SUGERIDA
Persad AR, Fox RJ, Rempel JL. Symptomatic Vertebral Hemangioma of the Posterior Elements Sharing Blood Supply with a Radiculomedullary Artery.Int J Spine Surg. 2018 Aug 31;12(4):415-418. doi: 10.14444/5049.
Rai RR, Shah S, Deogaonkar K, Dalvie S. Aggressive Vertebral Hemangioma Causing Spinal Cord Compression: Presenting a Study of Two Cases and Review of Literature. J Orthop Case Rep. 2018 Mar-Apr;8(2):33-37. doi: 10.13107/jocr.2250-0685.1038.
Huang KT, McAvoy M, Helgager J, Vasudeva V, Chi JH. Spinal hemangioma mimicking a dumbbell-shaped schwannoma: Case report and review of the literature. J Clin Neurosci. 2018 Apr;50:160-162. doi: 10.1016/j.jocn.2018.01.037.
Probst S, Bladou F, Abikhzer G. Extraosseous Extension of Aggressive Vertebral Hemangioma as a Potential Pitfall on 68Ga-PSMA PET/CT. Clin Nucl Med. 2017 Aug;42(8):624-625. doi: 10.1097/RLU.0000000000001731.
Vinay S, Khan SK, Braybrooke JR. Lumbar vertebral haemangioma causing pathological fracture, epidural haemorrhage, and cord compression: a case report and review of literature. J Spinal Cord Med. 2011;34 (3): 335-9. doi:10.1179/2045772311Y.0000000004 9.
Cross JJ, Antoun NM, Laing RJ, Xuereb J. Imaging of compressive vertebral haemangiomas. Eur Radiol 2000; 10:997-1002.













Comentários