Impacto femoroacetabular tipo "pincer"
- 1 de jun. de 2021
- 18 min de leitura
Patrícia Martins e Souza - Junho de 2021
História clínica
Paciente de 49 anos, do sexo feminino, com dor no quadril esquerdo exacerbada pelas atividades físicas. Foi solicitada ressonância magnética (RM) do quadril esquerdo:



Figura 1 (a-f): Imagens consecutivas de RM do quadril no plano coronal nas ponderações T1 e DP com supressão de gordura (DP SG) de anterior para posterior.



Figura 2 (a-f): Imagens consecutivas de RM do quadril no plano transversal nas ponderações DP com supressão de gordura (DP SG) e T1 de superior para inferior. À direita imagens no plano coronal mostrando o nível de cada imagem.

Figura 3 (a-d): Imagens consecutivas de RM do quadril no plano sagital na ponderação DP com supressão de gordura de medial para lateral.
Descrição dos achados
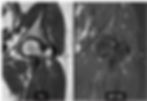


Figura 1 (a-f)’: Imagens consecutivas de RM do quadril no plano coronal nas ponderações T1 e DP com supressão de gordura (DP SG) de anterior para posterior mostrando que a margem acetabular ultrapassa a margem da cabeça femoral (linha tracejada branca) caracterizando excesso de cobertura (setas amarelas). Nota-se também osteófito incipiente na cabeça femoral (setas brancas).



Figura 2 (a-f)’: Imagens consecutivas de RM do quadril no plano transversal nas ponderações DP com supressão de gordura (DP SG) e T1 de superior para inferior mostrando alterações fibrocísticas nas margens anterior e posterior do acetábulo (setas verdes), anteversão acetabular fisiológica (linha tracejada branca) e tendinopatia do glúteo médio (setas laranjas), que se encontra espessado e com tênue edema adjacente. À direita imagens no plano coronal mostrando o nível de cada imagem.

Figura 3 (a-d)’: Imagens consecutivas de RM do quadril no plano sagital na ponderação DP com supressão de gordura de medial para lateral mostrando afilamento condral (seta azul) e redução do espaço coxofemoral posteroinferior (setas brancas).
Discussão
Os conceitos do impacto femoroacetabular (IFA) moderno foram descritos no artigo clássico de Ganz et al. em 2003, onde os autores descreveram e classificaram os principais achados clínicos e radiográficos das deformidades femorais e acetabulares associadas ao impacto relacionado ao movimento da articulação coxofemoral. Estima-se que o IFA corresponda a 40% das anormalidades do quadril.
O IFA é dividido em 3 tipos:
“Pincer” (também conhecido em português como torquês ou pinçamento, é o impacto de causa acetabular) – causado por uma alteração da cavidade acetabular, resultando em um contato anormal entre o acetábulo e a transição cabeça-colo femoral, sendo mais comum em mulheres ativas de meia idade, com incidência de cerca de 67% dos casos de IFA.
“Cam” (‘came’ em português, é o impacto de causa femoral) – causado pelo contato entre o acetábulo e uma transição cabeça-colo femoral anormal, sendo mais comum em jovens do sexo masculino, correspondendo a 37% dos casos de IFA. Para maiores detalhes do impacto tipo came veja o caso do mês de MAIO/21.
Misto – quando há associação das alterações “pincer” e came, sendo o tipo mais comum (incidência de 77 a 86% dos casos). Entretanto, geralmente o paciente apresenta um tipo predominante.
Na figura 4 estão representados os tipos de impacto femoroacetabular “pincer”, came e misto para comparação.
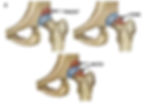
Figura 4: Imagens dos tipos de IFA no quadril: tipo pincer (a), em que há proeminência acetabular (seta), tipo came (b), onde há proeminência anterior da transição da cabeça com o colo femoral (seta) e o tipo misto (c), onde coexistem os tipos "pincer" e came (setas vermelha). Modificado de choosept.com.
O diagnóstico da síndrome do IFA é baseado em sintomas clínicos, alterações de exame físico e achados em exames de imagem. Esta consideração é importante porque pacientes assintomáticos frequentemente apresentam achados radiográficos anormais relacionados ao IFA no quadril (cerca de 57% dos homens e 43% das mulheres), e sua significância é determinada pela história clínica e pelo exame físico. Além disso, pode existir impacto mesmo em quadris com morfologia normal quando expostos a extremos de movimento, como ocorre com os bailarinos. Por isso, o diagnóstico de impacto femoroacetabular não deve ser realizado somente por exames de imagem, pois faz parte de um contexto de análise de sinais, sintomas e imagens.
A exata etiologia do IFA ainda não está completamente compreendida, mas já está estabelecido como os diversos tipos de impacto influenciam no arco de movimento do quadril (figura 5):

Figura 5 (a-c): No quadril normal (a) não há conflito entre o acetábulo e cabeça femoral, que deve ser uma esfera perfeita (círculo tracejado azul) com uma concavidade na transição cabeça-colo femoral (seta azul). A forma anatômica da articulação coxofemoral permite o arco normal de movimento do fêmur em relação à cavidade acetabular (seta curva azul). No impacto tipo came (b), a deformidade femoral anterior (seta verde) reduz o arco de movimento (seta curva preta) e propicia o impacto entre o acetábulo e a margem anterior da transição da cabeça – colo femoral proeminente (círculo verde). No impacto tipo "pincer" (c), a deformidade acetabular (seta laranja) também reduz o arco de movimento (seta curva preta) e propicia o impacto entre o acetábulo proeminente e a margem anterior da transição da cabeça – colo femoral (círculo laranja). Há também em associação discreta subluxação posterior da cabeça femoral, que predispõe a lesão condrolabral posterior por contragolpe (seta curva vermelha).
O impacto femoroacetabular do tipo "pincer"
Enquanto que o IFA do tipo came afeta predominantemente homens jovens atletas, o IFA do tipo "pincer" afeta principalmente mulheres ativas (relação mulheres:homens de cerca de de 3:1) e de meia idade (idade média de 40 anos). Ele é resultante do excesso de cobertura da cabeça femoral pelo acetábulo, que pode ser global ou focal (quadro 1) e do contato linear entre a margem acetabular e a transição cabeça-colo femoral.

Quadro 1: Alterações morfológicas relacionadas aos tipos de impacto femoroacetabular.
Cobertura acetabular
O acetábulo normal é antevertido e recobre a cabeça femoral numa faixa estreita de normalidade. Tanto a falta de cobertura, que ocorre na displasia, quanto o excesso de cobertura, que ocorre no IFA tipo "pincer", são causa de dor e degeneração articular.
A cobertura acetabular costuma ser correlacionada com a profundidade da fossa acetabular e o IFA do tipo "pincer" global. Na radiografia anteroposterior (AP) da bacia a linha da fossa acetabular de um quadril normal situa-se lateralmente à linha ilioisquial (figura 6). Para maiores detalhes sobre todas as linhas identificadas na radiografia AP da bacia veja o item NOTAS & MEDIDAS / QUADRIL – Linhas da bacia.

Figura 6: Radiografia AP da bacia, mostrando a linha ilioisquial (linha pontilhada laranja) que normalmente está situada lateralmente à linha da fossa acetabular (linha roxa).
Na coxa profunda a linha da fossa acetabular se sobrepõe ou ultrapassa medialmente a linha ilioisquial. Na protrusão acetabular (protrusio acetabuli) a cabeça femoral ultrapassa medialmente a linha ilioisquial (figura 7). Tanto a coxa profunda quanto a protrusão acetabular estão relacionadas com aumento da profundidade da fossa acetabular, que por sua vez, está associado ao excesso de cobertura da cabeça femoral e ao IFA tipo "pincer".

Figura 7 (a-c): Representação esquemática da avaliação radiográfica da profundidade acetabular. No RX anteroposterior da bacia a linha da fossa acetabular (linha F, em roxo) normalmente é lateral à linha ilioisquial (LII, linha tracejada laranja em 7a). Na coxa profunda (7b) a parede medial da fossa acetabular toca ou ultrapassa a linha ilioisquial e na protrusão acetabular (7c) a cabeça femoral (linha C destacada em azul em 7c) também fica medial à linha ilioisquial.
Existem algumas formas de quantificar o excesso de cobertura da cabeça femoral:
Ângulo centro-borda (ângulo de Wiberg) - ângulo entre uma linha perpendicular que passa pelo centro da cabeça femoral e uma linha que tangencia a borda lateral do acetábulo, considerado normal de 25-40°. Quando maior que 40-50° há excesso de cobertura e quando menor que 20-30° há déficit de cobertura, o que ocorre no quadril displásico (figura 8).

Figura 8 (a-b): Representação esquemática da mensuração do ângulo centro-borda (8a) e imagem de RM do quadril na ponderação T1 no plano coronal (8b) do caso deste mês mostrando a mensuração do ângulo centro-borda, o ângulo entre uma linha perpendicular (linha P) à linha que passa pelo centro da cabeça femoral (linha C) e uma linha que tangencia a borda lateral do acetábulo (linha E), que está aumentado neste caso (52°).
Índice acetabular – também conhecido como ângulo do teto acetabular de Tönnis. É o ângulo formado por uma linha paralela à linha horizontal que tangencia a margem inferior da imagem em "gota de lágrima" da radiografia AP da bacia, passando pela margem de esclerose mais medial do acetábulo, e outra linha que une as margens medial e o bordo lateral do acetábulo (figura 9). O ângulo normal em adultos é maior que 0 a 10°. Quando igual a zero ou negativo significa que há aumento da profundidade acetabular (coxa profunda ou protrusão acetabular).

Figura 9: Representação esquemática da mensuração do índice acetabular. É o ângulo formado por uma linha paralela (linha H') à linha horizontal (linha tracejada H) que tangencia a margem inferior da imagem em "gota de lágrima" (em amarelo) da radiografia AP da bacia, passando pela margem de esclerose mais medial do acetábulo (ponto vermelho) e outra linha que une as margens medial (ponto vermelho) e o bordo lateral (ponto verde) do acetábulo (linha L).
Índice de extrusão da cabeça femoral– avalia o grau de cobertura da cabeça femoral pelo acetábulo. Normalmente cerca de 75% da cabeça femoral deve ser recoberta pelo acetábulo. Isso significa que 25% da cabeça femoral deve estar lateral ao acetábulo (descoberta), o que pode ser avaliado pela distância entre uma reta vertical que tangencia a margem lateral do acetábulo e outra paralela a esta que tangencia a margem superior da linha epifisária da cabeça femoral. A porção da cabeça femoral recoberta pelo acetábulo deve ser o triplo da porção descoberta (figura 10). Na cobertura excessiva mais de 75% da cabeça femoral está coberta pelo acetábulo.

Figura 10 (a-b): Representação esquemática da mensuração do índice de extrusão da cabeça femoral (10a) e imagem de RM do quadril na ponderação T1 no plano coronal do caso deste mês (10b). A porção da cabeça femoral que não está recoberta pelo acetábulo é representada pela distância N (seta dupla preta), entre a linha vertical que passa pela margem superior da linha epifisária da cabeça femoral (linha E), e a linha que passa pela margem acetabular (linha A). A porção da cabeça femoral recoberta pelo acetábulo está representada pela seta dupla azul (distância C). A distância N deve representar 25% e a distância C deve representar 75% da distância N + C. Note que neste caso (10b) há acentuada redução da distância N entre a margem lateral da cabeça femoral (linha tracejada azul) da margem lateral do acetábulo (linha tracejada branca), sendo bem inferior a 25% do diâmetro da cabeça femoral (seta dupla amarela).
Versão acetabular
O acetábulo normal é antevertido, apresentando-se no plano transversal das imagens seccionais com a margem lateral do rebordo anterior medialmente à margem lateral do rebordo posterior. A anteversão pode ser quantificada através do ângulo de versão acetabular: o ângulo entre uma linha passando pelas margens dos rebordos anterior e posterior do acetábulo e uma linha de referência perpendicular ao eixo posterior da pelve no nível dos ísquios ou, como alternativa, uma linha de referência passando pelo rebordo posterior dos acetábulos (figura 11).

Figura 11 (a-b): Representação esquemática da mensuração do ângulo de versão acetabular no plano transversal, descrito como o ângulo entre uma linha passando pelos rebordos anterior e posterior do acetábulo (linha A) e uma linha de referência (linha R) perpendicular ao eixo posterior da pelve no nível dos ísquios (linha P) (11a). É também descrito o uso de uma linha de referência alternativa passando pelo rebordo posterior dos acetábulos (linha P' em azul) (11b).
O ângulo de versão acetabular é considerado normal no adulto em torno de 20 a 40°, embora exista variabilidade na literatura, com diversos autores considerando o limite normal 20°. Entretanto, a maioria dos estudos considera que quando < 15° é indicativo de retroversão e costuma estar relacionado ao IFA do tipo "pincer" (figura 12).
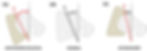
Figura 12 (a-c): Representação esquemática dos tipos de versão acetabular. O normal seria uma anteversão entre 20° a 40° (12b). Quando maior que 40° seria um excesso de anteversão (12a) e quando menor que 15° seria retroversão (12c).
A retroversão acetabular verdadeira é caracterizada por um excesso global ou localizado (figura 13) de cobertura anterior, que pode levar a impacto anterior isolado ou associado a um déficit de cobertura posterior, que pode levar a instabilidade. A retroversão acetabular costuma ser encontrada em 5 a 10% da população geral, em 16 a 25% dos quadris displásicos, 31 a 49% dos pacientes com doença de Legg-Calvé-Perthes e 36 a 76% dos pacientes com epifisiólise.

Figura 13: Representação esquemática da retroversão acetabular global e focal, onde apenas a porção superior (cranial) do acetábulo está retrovertida.
Em radiografias na incidência anteroposterior (AP) da bacia padronizadas*, a parede acetabular anterior no quadril normal deve ser medial à parede posterior e cobrir menos a cabeça femoral do que a parede posterior, cuja linha normalmente atravessa o centro aproximado da circunferência da cabeça femoral. Além disso, os bordos da parede anterior e posterior normalmente se encontram superior e lateralmente, indicando a anteversão acetabular fisiológica (figura 14). Importante ressaltar que essa avaliação deve ser realizada na radiografia da bacia e não do quadril.

Figura 14: Radiografia AP da bacia normal, mostrando as linhas da parede anterior (linha pontilhada branca, menor e mais medial) e da parede posterior do acetábulo (linha pontilhada verde, maior e mais lateral), que passa normalmente pelo centro aproximado da cabeça femoral (círculo vermelho). Note que ambas as linhas se encontram superolateralmente (seta branca).
* Para maiores detalhes sobre a padronização adequada das radiografias da bacia e quadril veja a página NOTAS & MEDIDAS / QUADRIL E BACIA / Incidências radiográficas não-traumáticas.
Os sinais radiográficos da retroversão global incluem os sinais da parede posterior e da espinha isquiática.
O sinal da parede posterior ocorre quando a linha da parede posterior se localiza medialmente ao centro da cabeça femoral e indica retroversão global do acetábulo (figura 15).

Figura 15: Radiografia AP da bacia mostrando o sinal da parede posterior, considerado positivo quando a linha da parede posterior (linha tracejada verde) está localizada medialmente ao centro da cabeça femoral (círculo vermelho).
O sinal da espinha isquiática é considerado positivo quando a espinha está projetada medialmente à cavidade pélvica (figura 16).
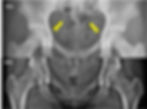
Figura 16 (a-b): Radiografia AP da bacia mostrando o sinal da espinha isquial, considerado positivo quando a espinha isquial se projeta medialmente ao contorno do oco pélvico (setas amarelas em 16a). Normalmente, a espinha isquial se projeta sobre o acetábulo, não sendo visível nenhuma estrutura óssea projetada medialmente ao contorno pélvico (linha tracejada branca em 16b).
A retroversão global é diferente da retroversão focal cranial, caracterizada pelo aumento isolado da cobertura anterior da porção mais superior do acetábulo, com cobertura normal da porção inferior, conforme visto na figura 13. O sinal do cruzamento (“crossover” sign) é um indício radiográfico de retroversão acetabular focal, sendo positivo quando os contornos das paredes anterior e posterior encontram-se mais distalmente (figura 17).

Figura 17: Radiografia AP da bacia com destaque para as articulações coxofemorais, mostrando o sinal do cruzamento bilateral, definido quando as linhas da parede anterior (linha pontilhada branca) e da parede posterior do acetábulo direito (linha pontilhada verde) se cruzam distalmente (seta), em vez da porção anterossuperior, conforme visto na figura 14. Note, além do sinal do cruzamento, o sinal da parede posterior no quadril esquerdo, onde a linha da parede posterior está medial ao centro da cabeça femoral (círculo vermelho) e o sinal da espinha ilíaca anteroinferior, que se projeta na cavidade pélvica (seta amarela).
Os sinais da parede posterior, do cruzamento e da espinha isquiática frequentemente ocorrem em conjunto (figura 18).

Figura 18: Radiografia da bacia com destaque para o quadril direito de outra paciente mostrando os achados de retroversão acetabular que usualmente são concomitantes: o sinal da parede posterior (seta vermelha), onde a parede lateral do acetábulo encontra-se medial ao centro da cabeça femoral (ponto branco), o sinal do cruzamento, onde as linhas das paredes anterior e posterior se cruzam distalmente (seta branca) e o sinal da espinha isquial positivo (seta amarela), onde a espinha isquial está projetada medialmente na cavidade pélvica.
Apesar de o sinal do cruzamento estar amplamente associado à retroversão acetabular cranial, alguns autores relataram valor preditivo positivo (VPP) baixo deste sinal para retroversão acetabular ao comparar radiografias adequadas da bacia com a tomografia computadorizada (TC), sendo um achado comum nas radiografias da bacia, mesmo na ausência de retroversão, com relatos da presença do sinal do cruzamento em até 50% das radiografias sem sinais tomográficos de retroversão acetabular superior. Além disso, na retroversão global acentuada apenas os sinais da parede posterior estão presentes, sem o sinal do cruzamento (figura 19).

Figura 19 (a-e): Representação esquemática do comportamento das paredes anterior (em branco) e posterior (em verde) do acetábulo na anteversão acentuada e déficit da parede posterior (19a), na anteversão que ocorre no quadril displásico (19b) e no quadril normal (19c), onde as paredes anterior e posterior se encontram superiormente (seta branca) e a parede anterior é medial à parede posterior. Na retroversão focal (19d), há o sinal do cruzamento das linhas das paredes anterior (linha tracejada branca) e posterior (linha tracejada verde) e na retroversão global mais acentuada (19e) não é observado o sinal do cruzamento porque a linha da parede posterior (linha tracejada branca) está bem medial à linha da parede posterior (linha tracejada verde). Note que na retroversão a espinha isquial projeta-se na cavidade pélvica (linhas tracejadas amarelas).
Alguns fatores podem influenciar o diagnóstico correto de retroversão acetabular através do sinal do cruzamento nas radiografias da bacia:
Variações na forma, localização e dimensões da espinha ilíaca anteroinferior (EIAI) podem contribuir para o sinal do cruzamento, mesmo na ausência de retroversão, sendo responsável pela aparência do sinal do cruzamento na radiografia em pacientes com acetábulos normalmente antevertidos. Adicionalmente, embora a relevância da contribuição da forma da EIAI para os sintomas do IFA ainda não esteja totalmente estabelecido, diversos estudos têm relatado que o formato da EIAI é um fator contribuinte para o impacto entre o fêmur e a pelve e que pode estar presente tanto em acetábulos antevertidos, quanto retrovertidos, situação conhecida como impacto subespinhal, um tipo de impacto extra-articular que pode estar associado ou não ao IFA. As causas de hiperplasia ou mal-formação da EIAI ainda não foram completamente compreendidas, mas como a EIAI é o sítio da origem da cabeça direta do tendão do reto femoral, uma causa possível causa de deformidade adquirida seria a sequela de avulsão.
Hetsroni et al. descreveram em 2013 três tipos de EIAI:
Tipo I – considerado o tipo normal, onde se identifica uma suave concavidade / crista entre a EIAI e o acetábulo.
Tipo II – proeminência óssea da porção inferior da EIAI até a margem acetabular, porém sem ultrapassa-la.
Tipo III – proeminência óssea da porção inferior da EIAI que se estende inferiormente à margem acetabular, ultrapassando-a.
O tipo I seria considerado o formato normal, que não estaria relacionado a impacto. Os tipos II e III podem ter relação com IFA e/ou impacto subespinhal.
Para maiores detalhes sobre as classificações da EIAI veja a página CLASSIFICAÇÕES / BACIA & QUADRIL.
Alterações na forma e eixo pélvicos podem afetar a cobertura acetabular e a retroversão.
A inclinação sacral (“sacral slope”) reflete a posição do sacro no espaço (a orientação pélvica) e condiciona o grau de lordose da coluna lombar. O ângulo considerado normal veria entre 25 a 45°, e quando aumentado reflete a lordose lombar. O aumento da inclinação sacral no plano sagital e a lordose lombar podem ser concomitantes à retroversão acetabular (figura 20), mas segundo alguns autores, não estariam relacionados à retroversão acetabular de forma isolada.

Figura 20: Representação esquemática da mensuração do ângulo de inclinação sacral, determinada pelo ângulo formado pela margem superior do corpo de S1 (linha S) e o plano horizontal (linha tracejada preta H).
A incidência pélvica (soma algébrica dos ângulos de versão pélvica e da inclinação sacra) está relacionada com o morfotipo da bacia e quando está reduzida (baixa incidência) indica inclinação anterior da pelve e está relacionada à retroversão acetabular que pode estar associada ao IFA de tipo misto. Já a versão da pelve (“pelvic tilt”), assim como a lordose lombar isolada não costumam ter relação com retroversão acetabular.
Para maiores detalhes sobre a mensuração da versão e incidência pélvica veja a página NOTAS & MEDIDAS / COLUNA.
A rotação externa da pelve também está relacionada à retroversão acetabular. Uma forma de quantificar a rotação é através do ângulo da asa (“wing angle”), que pode ser mensurado na imagem seccional transversal no plano da EIAI (origem do reto femoral), sendoformado por uma linha perpendicular ao plano horizontal e uma linha que passa pelas margens anterior e posterior do teto acetabular (figura 21). Em indivíduos normais costuma estar entre 20-30°.

Figura 22 (a-d): Representação esquemática do ângulo da asa reduzido na anteversão (22a) e aumentado na retroversão acetabular (22b) no plano transversal em visão superior. Nas imagens tomográficas tridimensionais da bacia no plano coronal estão representadas as alterações na rotação pélvica em correspondência: na anteversão acetabular (22c) é possível notar as paredes anterior (seta branca) e posterior do acetábulo (seta verde), a anterior em situação mais medial, e há rotação interna da pelve (seta curva laranja), enquanto que na retroversão acetabular (22d) a parede anterior do acetábulo (seta branca) se projeta medialmente à parede posterior, que está oculta. Nesse caso há rotação externa da pelve (seta curva azul) e é possível notar o sinal das espinhas isquiais (setas amarelas), que se projetam na cavidade pélvica. Modificado de S. Steppacher, Pelvic incidence in acetabular retroversion, Hip Symposium 2018.
Outro sinal indireto de IFA tipo "pincer" é a indentação linear, caracterizada como uma discreta depressão focal da cortical anterior da cabeça femoral / transição com o colo que ocorre pela lesão mecânica do impacto (figura 23).

Figura 23 (a-b): Radiografia na incidência “cross table” (23a) e artrorressonância magnética do quadril em mulher de 37 anos com IFA do tipo "pincer" mostrando a discreta depressão focal da cortical anterior na transição cabeça / colo femoral (setas pretas) associada a esclerose reacional adjacente (setas brancas). Modificado de AJR 2007; 188:1540–1552.
O impacto femoroacetabular (IFA) é uma causa frequente de dor no quadril, sendo a principal causa de osteoartrose do quadril não-displásico. Entretanto, a relação do IFA tipo "pincer" com o desenvolvimento de osteoartrose é menos claro em comparação como o IFA tipo came.
Enquanto que alguns autores não encontraram relação entre o aumento da cobertura da cabeça femoral pelo acetábulo, outros encontraram um risco 2,4 vezes maior de desenvolvimento de osteoartrose em pacientes com ângulo centro-borda > 45° e possível correlação entre a retroversão acetabular (sobrecobertura focal) e osteoartrose. Na prática clínica, alguns pacientes portadores de IFA apresentam uma rápida evolução para osteoartrose, enquanto outros apresentam uma evolução bastante lenta. Compreender quais pacientes apresentam risco alto de progressão e quais pacientes estão menos suscetíveis seria um grande avanço que acarretará uma melhora no tratamento do paciente portador de IFA.
Enquanto que no IFA do tipo came a cartilagem acetabular é avulsionada do labrum devido a uma força de cisalhamento, gerando frequentemente uma lesão extensa, no IFA tipo "pincer" a lesão condral acetabular é mais restrita, se manifestando geralmente como um hipersinal linear junto ao labrum. O tipo mais frequente da lesão condral no IFA tipo "pincer" é a abrasão da cartilagem na porção posteroinferior da articulação coxofemoral resultante do contragolpe durante o deslocamento posterior sutil da cabeça femoral, conforme já demonstrado na figura 5c, onde a cabeça femoral é alavancada posteriormente pela parede acetabular anterior proeminente. A redução do espaço articular pode ser identificada na incidência radiográfica falso perfil de Lequesne e as alterações condrais na RM do quadril, sobretudo nos planos sagital e coronal.
A lesão labral no IFA tipo “pincer” ocorre por um esmagamento do labrum entre o colo femoral e o rebordo acetabular anterossuperior. Por este motivo, o labrum no IFA tipo "pincer" encontra-se degenerado, podendo apresentar cistos intrassubstanciais e ossificação reativa na base labral, que quando proeminente pode se destacar do acetábulo, sendo denominado osso acetabular (os acetabuli), que provavelmente representa fratura da margem acetabular secundária ao impacto repetitivo entre o fêmur e o acetábulo. Nos estágios mais avançados, há reação adicional nas margens ósseas apostas, contribuindo para o aumento da profundidade do acetábulo, o que pode ser visto como uma imagem de duplo contorno nas radiografias (figura 24).

Figura 24: Radiografia anteroposterior do quadril esquerdo de mulher de 45 anos com IFA tipo "pincer" mostrando ossificação na base labral (seta branca) e aposição óssea das margens acetabulares vista como um duplo contorno (setas pretas). Modificado de AJR 2007; 188:1540–1552.
Leitura sugerida
Larson CM, LaPrade RF, Floyd ER, McGaver RS, Bedi A. Acetabular Rim Disorders/Pincer type Femoroacetabular Impingement and Hip Arthroscopy. Sports Med Arthrosc Rev. 2021 Mar 1;29(1):35-43. doi: 10.1097/JSA.0000000000000296.
Schmaranzer F, Kheterpal AB, Bredella MA. Best Practices: Hip Femoroacetabular Impingement. AJR Am J Roentgenol. 2021 Mar;216(3):585-598. doi: 10.2214/AJR.20.22783. Epub 2021 Jan 21.
Yamamoto T, Zurmühle CA, Stetzelberger VM, Schwab JM, Steppacher SD, Tannast M. The New Bern Chondrolabral Classification Is Reliable and Reproducible. Clin Orthop Relat Res. 2021 Mar 29. doi: 10.1097/CORR.0000000000001706.
Castro MO, Mascarenhas VV, Afonso PD, Rego P, Schmaranzer F, Sutter R, Kassarjian A, et al. The Lisbon Agreement on Femoroacetabular Impingement Imaging-part 3: imaging techniques. Eur Radiol. 2021 Jan 7. doi: 10.1007/s00330-020-07501-5.
Mascarenhas VV, Castro MO, Afonso PD, Rego P, Dienst M, Sutter R,et al. The Lisbon Agreement on femoroacetabular impingement imaging-part 2: general issues, parameters, and reporting. Eur Radiol. 2021 Jan 7. doi: 10.1007/s00330-020-07432-1.
Hale RF, Melugin HP, Zhou J, LaPrade MD, Bernard C, Leland D, Levy BA, Krych AJ. Incidence of Femoroacetabular Impingement and Surgical Management Trends Over Time. Am J Sports Med. 2021 Jan;49(1):35-41. doi: 10.1177/0363546520970914.
Knapik DM, Fortun CM, Schilf CRJ, Nho SJ, Salata MJ Prevalence of Anterior Inferior Iliac Spine Dysmorphism and Development of a Novel Classification System: An Anatomic Study of 1,797 Cadaveric Specimens. Front Surg. 2021 Jan 15;7:587921. doi: 10.3389/fsurg.2020.587921.
Lerch TD, Liechti EF, Todorski IAS, Schmaranzer F, Steppacher SD, Siebenrock KA, Tannast M, Klenke FM. Prevalence of combined abnormalities of tibial and femoral torsion in patients with symptomatic hip dysplasia and femoroacetabular impingement. Bone Joint J. 2020 Dec;102-B(12):1636-1645. doi: 10.1302/0301-620X.102B12.BJJ-2020-0460.R1.
Polesello GC, Eisjman L, Queiroz MC, Rudelli BA, Rudelli M, Ricioli Junior W. Femoroacetabular Impingement and Acetabular Labral Tears - Part 2: Clinical Diagnosis, Physical Examination and Imaging. Rev Bras Ortop (Sao Paulo). 2020 Oct;55(5):523-531. doi: 10.1055/s-0040-1702954. Epub 2020 Jul 17.
Eisjman L, Ricioli Junior W, Queiroz MC, Vicente JRN, Croci AT, Polesello GC. Femoroacetabular Impingement and Acetabular Labral Tears - Part 1: Pathophysiology and Biomechanics. Rev Bras Ortop (Sao Paulo). 2020 Oct;55(5):523-531. doi: 10.1055/s-0040-1702954. Epub 2020 Jul 17.
Trigg SD, Schroeder JD, Hulsopple C. Femoroacetabular Impingement Syndrome. Curr Sports Med Rep. 2020 Sep;19(9):360-366. doi: 10.1249/JSR.0000000000000748.
Matsumoto K, Ganz R, Khanduja V. The history of femoroacetabular impingement. Bone Joint Res. 2020 Sep 20;9(9):572-577. doi: 10.1302/2046-3758.99.BJR-2020-0003.
Mascarenhas VV, Caetano A, Dantas P, Rego P. Advances in FAI Imaging: a Focused Review. Curr Rev Musculoskelet Med. 2020 Oct;13(5):622-640. doi: 10.1007/s12178-020-09663-7.
Trigg SD, Schroeder JD, Hulsopple C. Femoroacetabular Impingement Syndrome. Curr Sports Med Rep. 2020 Sep;19(9):360-366. doi: 10.1249/JSR.0000000000000748.
Samim M, Walter W, Gyftopoulos S, Poultsides L, Youm T. MRI Assessment of Subspine Impingement: Features beyond the Anterior Inferior Iliac Spine Morphology. Radiology. 2019 Nov;293(2):412-421. doi: 10.1148/radiol.2019190581.
Polesello GC, Nakao TS, de Queiroz MC, et al. Proposal for standardization of radiographic studies on the hip and pelvis. Rev Bras Ortop 2015;46(06):634–642.
Hetsroni I, Poultsides L, Bedi A, Larson CM, Kelly BT. Anterior inferior iliac spine morphology correlates with hip range of motion: a classification system and dynamic model. Clin Orthop Relat Res 2013; 471:2497–2503.
Tannast M, Siebenrock KA, Anderson SE. Femoroacetabular impingement: radiographic diagnosis-what the radiologist should know. AJR Am J Roentgenol. 2007 Jun;188(6):1540-52. doi: 10.2214/AJR.06.0921.
Ganz R, Parvizi J, Beck M, Leunig M, Nötzli H, Siebenrock KA. Femoroacetabular impingement: a cause for osteoarthritis of the hip. Clin Orthop Relat Res 2003;(417):112–120.
