Síndrome de Mazabraud
- 27 de dez. de 2019
- 10 min de leitura
Atualizado: 12 de mar.
Patrícia Martins e Souza - Dezembro de 2019
História clínica
Mulher, 40 anos, referindo tumoração na coxa. Solicitada ressonância magnética (RM) e, após 1 ano, tomografia computadorizada (TC) da coxa:

Figura 1 (a-c): Imagens de RM no plano coronal nas ponderações STIR (1a), T1 (1b) e T1 com supressão de gordura pós-contraste (1c).

Figura 2 (a-c): Imagens de RM no plano coronal nas ponderações STIR (2a), T1 (2b) e T1 com supressão de gordura pós-contraste (2c) imediatamente anteriores às imagens da figura 1 destacando a área de interesse.

Figura 3 (a-d): Imagens de RM no plano transversal nas ponderações STIR (3a), T1 (3b), T1 com supressão de gordura pós-contraste (3c) e com técnica de subtração (3d).

Figura 4 (a-b): Reconstruções multiplanares com a técnica MPR e algoritmo de osso nos planos coronal (4a) e sagital (4b).

Figura 5 (a-b): Imagens tomográficas no plano transversal com algoritmo de osso dos terços proximal (5a), médio (5b) e distal (5c) da coxa.

Figura 6 (a-d): Reconstruções multiplanares com a técnica MPR e algoritmo de partes moles nos planos coronal (6a), sagital (6b) e transversal nos terços proximal (6c) e médio (6d) da coxa.
Descrição dos achados

Figura 1 (a-c)’: Imagens de RM no plano coronal mostrando lesão expansiva no interior do músculo vasto medial (setas amarelas) com alto sinal em STIR (1a’), sinal intermediário em T1 (1b’) e com áreas de realce pelo meio de contraste, sobretudo na periferia (setas vermelhas em 1c’) e extensas áreas de sinal heterogêneo em todas as sequências na medula óssea do fêmur. Note que em algumas áreas há aparente recorte endosteal (seta laranja).

Figura 2 (a-c)’: Imagens de RM no plano coronal nas ponderações STIR (2a’), T1 (2b’) e T1 com supressão de gordura pós-contraste (2c’) imediatamente anteriores às imagens da figura 1 destacando a lesão expansiva no interior do músculo vasto medial (setas amarelas) e áreas de sinal heterogêneo em todas as sequências na medula óssea do fêmur. Note que na extremidade distal da lesão há pequena área com sinal semelhante ao da gordura na ponderação T1 (seta azul).

Figura 3 (a-d)’: Imagens de RM no plano transversal mostrando lesão expansiva no interior do músculo vasto medial (setas amarelas) com alto sinal em STIR (3a’), sinal intermediário em T1 (3b’) e com áreas de realce pelo meio de contraste, sobretudo na periferia (3c’), melhor identificadas na imagem com técnica de subtração (setas vermelhas em 3d’).
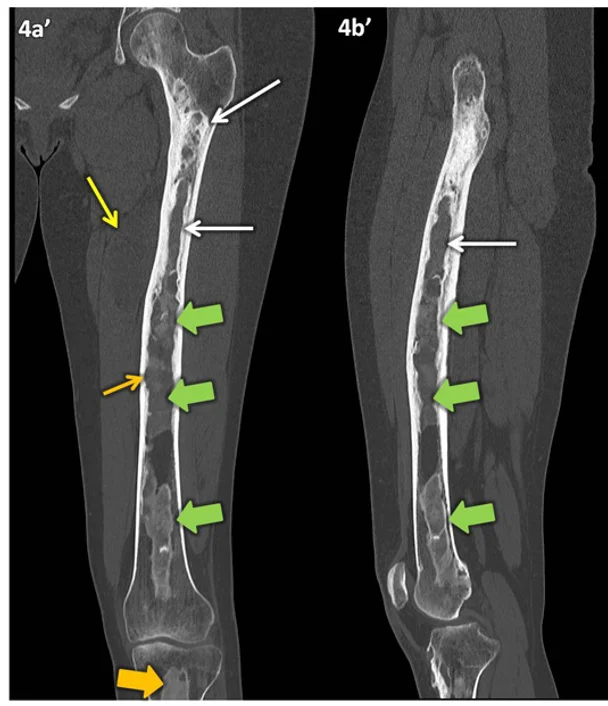
Figura 4 (a-b)’: Reconstruções multiplanares com a técnica MPR e algoritmo de osso nos planos coronal (4a) e sagital (4b) onde a lesão expansiva no interior do músculo vasto medial (seta amarela) pode passar despercebida pela densidade visualmente semelhante ao músculo. A alteração do sinal identificada na RM tem padrão predominantemente em “vidro fosco” (setas verdes) e áreas líticas com halo de esclerose (setas brancas). O recorte endosteal é mais bem identificado nas imagens tomográficas (setas laranjas).

Figura 5 (a-b)’: Imagens tomográficas no plano transversal com algoritmo de osso dos terços proximal (5a’), médio (5b’) e distal (5c’) da coxa demonstrando que a lesão expansiva no interior do músculo vasto medial (seta amarela) é muito sutil nas imagens com filtro de osso. Já o recorte endosteal (setas laranjas), as áreas com halo de esclerose (setas brancas) e com padrão em “vidro fosco” (seta verde) são mais bem identificadas na TC em comparação com a RM.

Figura 6 (a-d)’: Reconstruções multiplanares com a técnica MPR e algoritmo de partes moles nos planos coronal (6a’), sagital (6b’) e transversal nos terços proximal (6c’) e médio (6d’) da coxa onde a lesão expansiva no interior do músculo vasto medial (setas amarelas) já apresenta melhor diferenciação com a densidade do músculo. A pequena área com sinal semelhante ao da gordura na ponderação T1 identificada na figura 2b localizada na extremidade distal da lesão tem densidade de gordura na TC (seta azul).
É possível notar também surgimento de outra lesão em situação mais inferior no vasto medial (setas vermelhas) e pequena lesão com densidade semelhante no vasto lateral (seta verde) que não estavam presentes na RM de 1 ano atrás.
Discussão
A Síndrome de Mazabraud (descrita por Mazabraud em 1967) é uma desordem rara caracterizada pela associação de displasia fibrosa com mixoma intramuscular (prevalência de 1 / 1.000.000 indivíduos e de 2,5% entre os pacientes com displasia fibrosa). É mais comum em mulheres (68-84%) e o diagnóstico geralmente é feito em torno dos 40 anos (média de 35 a 60 anos), exatamente como neste caso.
O quadro clínico é variável, podendo o paciente ser assintomático ou apresentar massa palpável, deformidade óssea e/ou fratura patológica. Os locais mais comuns de acometimento são a cintura pélvica e os membros inferiores (75% casos), com maior prevalência do lado direito (60% casos).
Displasia fibrosa
A diplasia fibrosa isolada (doença de Jaffe-Lichtenstein) é uma desordem onde uma mutação é responsável por criar células estromais incapazes de se diferenciarem em osteoblastos maduros, adipócitos e células hematopoiéticas resultando na ocupação da medula óssea normal por tecido fibroso desorganizado.
Quando associada a mixoma intramuscular é denominada Síndrome de Mazabraud e quando está associada a manchas cutânea com coloração de “café com leite” e disfunção endócrina caracteriza a Síndrome de McCune-Albright. As alterações ósseas da displasia fibrosa na Síndrome de Mazabraud geralmente ocorrem de 6 a 10 anos antes do surgimento dos mixomas intramusculares e pode ser monostótica (acometimento de um único osso) ou, mais frequentemente, poliostótica (acometimento de múltiplos ossos).
Veja na tabla 1 os tipos e doenças relacionadas à displasia fibrosa:

*Quando isolada a displasia fibrosa é frequentemente monostótica, mas quando associada a síndromes, geralmente é poliostótica.
As alterações ósseas da displasia fibrosa podem ser:
• Estáveis, sem sinais de crescimento.
• Não-agressivas, de crescimento lento.
• Agressivas, com crescimento rápido e associada a sintomas, como dor, parestesia, fraturas patológicas e transformação maligna, geralmente sarcomatosa, que pode ser para osteossarcoma, fibrossarcoma, condrossarcoma e fibrohistiocitoma maligno, o que justifica o controle evolutivo por imagem.
O aspecto radiográfico clássico é o de áreas com aparência de “vidro fosco” associadas a lesões líticas/císticas, escleróticas e com padrão misto (figura 7). Principalmente no fêmur proximal podem ser observadas ilhas de tecido condral que podem ossificar posteriormente (displasia fibrocartilaginosa).
As lesões têm limites bem definidos e é frequente haver recorte endosteal, afilamento da cortical devido à sua natureza expansiva e remodelamento ósseo. Recorte endosteal (“endosteal scalloping”) é definido como áreas de reabsorção focal na margem interna da cortical (o endósteo) devido a lesões medulares de crescimento lento. É um sinal de lesão não-infiltrativa, mas não indica necessariamente benignidade.
Não costumam estar associadas a reação periosteal, o que deve levantar a suspeita de fratura patológica e/ou transformação maligna.

Figura 7: imagem localizadora da tomografia mostrando o aspecto radiográfico da displasia fibrosa: áreas radioluscentes e de matriz óssea com aparência de “vidro fosco” circundadas por osso denso.
O estresse mecânico sobre o fêmur associado ao risco de fraturas resulta em progressiva deformidade em varo do fêmur proximal e abaulamento da diáfise, conhecido como deformidade em “cajado do pastor de ovelhas” (abaulamento lateral proximal e medial distal).
Veja na página CLASSIFICAÇÕES os tipos de deformidade do fêmur relacionada à displasia fibrosa.
A TC é superior às radiografias na caracterização das lesões da displasia fibrosa (figura 8), com melhor definição dos limites da lesão, das áreas em “vidro fosco” (descritas como coeficientes de atenuação em torno de 60 a 140 UH, mas podendo ser superiores) e de esclerose.

Figura 8 (a-c): Reconstruções multiplanares com a técnica MPR e algoritmo de osso nos planos sagital do fêmur (8a) e transversal do teço superior da perna (8b) mostrando o padrão predominantemente em “vidro fosco” no fêmur e na tíbia (setas verdes) e as áreas líticas (setas vermelhas) com halo de esclerose (setas brancas), além do recorte endosteal (setas laranjas). A densidade média da área de atenuação em “vidro fosco” no fêmur foi de 124 UH (8c), conforme a literatura, mas em outras regiões foram encontradas áreas com maior densidade.
Na RM (veja figuras 1 a 3’) a displasia fibrosa apresenta áreas bem delimitadas de sinal intermediário a reduzido em T1 e intermediário a elevado em T2, porém o sinal é variável dependendo da quantidade e grau de trabéculas ósseas, celularidade, colágeno, áreas císticas e hemorrágicas, sendo que, quanto mais trabéculas ósseas estão presentes, menor o sinal em T2 e vice-versa. O realce pelo contraste está presente em algum grau na maioria das lesões, de forma variável, sendo que lesões ativas apresentam impregnação mais evidente que as quiescentes, que pode ser homogênea ou heterogênea, central e/ou periférica.
A RM não é muito útil no diagnóstico diferencial da displasia fibrosa, sendo reservada para a identificação de complicações e outras lesões associadas.
Mixoma intramuscular
Os tumores mixoides são caracterizados por matriz extracelular rica em material mucoide ou mixoide, com alto teor de água. Na tabela 2 estão os principais tipos de tumor mixoide de partes moles:

Tabela 2: Tipos de tumores mixoides das partes moles.
A maioria dos mixomas do sistema musculoesquelético são intramusculares (82%), ocorrendo mais comumente nos membros inferiores (65%) - coxa (51%), região glútea (7%) e panturrilha (7%). Os mixomas intramusculares são lesões mesenquimais benignas, sem potencial de transformação maligna, composto por células estreladas não diferenciadas e fibras de colágeno em estroma mucoide abundante. São tumores raros (prevalência de 1 / 1.000.000 indivíduos) que acometem geralmente adultos de 40 a 70 anos, com predileção pelo sexo feminino (57% casos).
Costumam se manifestar como massas de crescimento lento, que podem ser dolorosas (51%) ou indolores (49%). Quando sintomáticos, é indicado a excisão, sendo que a taxa de recorrência é de cerca de 30%, principalmente nas lesões mais hipercelulares. Geralmente são lesões únicas e, quando há múltiplos mixomas, estão quase sempre associados à síndrome de Mazabraud.
Os mixomas costumam ter aspecto hipoecoico ou anecoico com reforço acústico posterior na ultrassonografia e hipodensos na TC (densidade superior à da água e inferior à do músculo). Na RM se comporta com sinal baixo (80 a 100%) a intermediário (0 a 10%) na ponderação T1 e com alto sinal em T2 e STIR. Costumam ser lesões bem definidas, homogêneas ou levemente heterogêneas, e áreas císticas de permeio podem se observadas em aproximadamente 50% dos casos. Por estas características de imagem podem ser confundidos facilmente com cistos.
Por ser uma lesão tipicamente hipocelular, ela se comporta como lesão avascular ou hipovascular ao Doppler colorido e apresenta impregnação variável após a administração venosa de meio de contraste, geralmente com presença de vascularização adjacente. Pode haver realce discreto (76%) a moderado (24%) pelo contraste, com padrão difuso (57%) ou periférico (43%). Impregnação septal pode ser vista em cerca de 50% dos casos.
Existem duas características típicas dos mixomas que ajudam na diferenciação com lesões císticas, principalmente nos casos de lesões com realce apenas periférico pelo contraste:
Em cerca de 83% dos mixomas é possível notar um halo de gordura (figura 9), assim como em 65 a 89% dos casos há um capuz triangular hiperecogênico na ultrassonografia e com densidade e sinal de gordura na TC e RM, respectivamente, nas extremidades proximal e/ou distal da lesão que corresponde a atrofia das fibras musculares adjacentes (figura 10).

Figura 9 (a-b): Imagens no plano transversal de TC com algoritmo de partes moles (9a) e de RM na ponderação T1 (9b) mostrando halo com densidade de gordura (seta amarela) em correspondência com halo com sinal igual ao da gordura na ponderação T1 (seta branca).

Figura 10 (a-b): Imagens no plano coronal de reconstrução tomográfica com a técnica MPR e algoritmo de partes moles (10a) e de RM na ponderação T1 (10b) mostrando capuz triangular na extremidade distal da lesão com densidade de gordura (seta amarela) e com sinal igual ao da gordura na ponderação T1 (seta branca).
Outra característica típica dos mixomas intramusculares que não estava presente neste caso é o alto sinal perilesional nas sequências sensíveis a líquido que está presente em 79 a 100% dos casos e que corresponde a extravasamento de tecido mixoide.
Neste caso de outra paciente do sexo feminino, com 70 anos e mixoma intramuscular é possível identificar diversas características descritas na RM:

Figura 11: Caso de outra paciente com mixoma intramuscular (setas brancas) mostrando o sinal alto e levemente heterogêneo na ponderação STIR, o sinal quase igual ao músculo na ponderação T1 e a restrição à difusão, porém com alto sinal no mapa ADC, característica de lesões benignas. A ponderação T2 detectou melhor os múltiplos septos e o estudo perfusional é útil na caracterização da vascularização da lesão.

Figura 12: Imagem de RM na ponderação STIR no plano coronal da mesma paciente da figura 11, mostrando o mixoma intramuscular (seta branca) e o hipersinal adjacente à porção superior da lesão secundário ao extravasamento de material mucoide, achado típico dos mixomas intramusculares.

Pontos principais neste caso:– Os achados da displasia fibrosa são muito típicos, devendo o radiologista estar alerta ao potencial de malignização das lesões, procurando ativamente achados suspeitos (rotura da cortical, componente de partes moles, crescimento rápido, reação periosteal, etc.).
– Massa intramuscular homogênea ou levemente heterogênea em paciente com displasia fibrosa sem rotura da cortical ou outros sinais de agressividade deve levantar a suspeita de mixoma intramuscular (Síndrome de Mazabraud) e não componente de partes moles de lesão óssea, evitando biópsias desnecessárias, uma vez que os mixomas intramusculares são lesões benignas.
– Ainda é muito frequente a realização de exames da coxa com lesões expansivas apenas com ponderação STIR / T2 SG, T1 e estudo pré e pós-contraste. Entretanto, hoje em dia a maioria dos equipamentos permite a realização de outras sequências adicionais além das de rotina que ajudam muito nos diagnósticos diferenciais, como:
• T2 e/ou GRE T2 no plano transversal - é muito útil para detectar melhor a presença de septos, nodulações e fibrose no interior da lesão, achados que muitas vezes não são evidentes em outras ponderações.
• T1 com supressão de gordura no plano transversal pré e pós-contraste com estudo dinâmico - o estudo perfusional é útil na caracterização da vascularização e na detecção das áreas mais hipervasculares, o que é útil na definição dos locais de biópsia, quando for o caso.
• Difusão com mapa ADC – a medida dos valores do mapa de ADC permite em diversos casos a diferenciação entre tumores benignos e malignos e também é um indicador do melhor local para biópsia.
LEITURA SUGERIDA
Majoor BCJ, van de Sande MAJ, Appelman-Dijkstra NM, Leithner A, Jutte PC, Vélez R, Perlaky T, Staals EL, Bovée JVMG, Hamdy NAT, Dijkstra SPD. Prevalence and Clinical Features of Mazabraud Syndrome: A Multicenter European Study. J Bone Joint Surg Am. 2019 Jan 16;101(2):160-168. doi: 10.2106/JBJS.18.00062.
Vescini F, Falchetti A, Tonelli V, Carpentieri M, Cipri C, Cosso R, Kara E, Triggiani V, Grimaldi F. Endocr Mazabraud's Syndrome: A Case Report and Up-To-Date Literature Review. Metab Immune Disord Drug Targets. 2019;19(6):885-893. doi: 10.2174/1871530319666181226103700.
Multani, Iqbal, Popovic, Snezana, Parasu, Naveen, Ghert, Michelle. Osteosarcomatous Transformation in the Setting of Mazabraud’s Syndrome: A Case Report and Review of the Literature. Case Reports in Orthopedics; 2019. doi:10.1155/2019/2638478.
Biazzo A, Di Bernardo A, Parafioriti A, Confalonieri N. Mazabraud syndrome associated with McCune-Albright syndrome: a case report and review of the literature.
Acta Biomed. 2017 Aug 23; 88(2):198-200. doi: 10.23750/abm.v88i2.5256.
Granel-Villach L, Alcalde-Sánchez M, Salvador-Marín M, García-Calvo R, Santonja-López N, Salvador-Sanchís JL. Differential diagnosis and management of intramuscular myxomas: A review of our experience. Cir Cir. 2017 Jul - Aug;85(4): 356-360. doi: 10.1016/j.circir.2016.05.003.
Samper Wamba JD, Fernandez Bermudez MJ, Dominguez TL, Pascua LR. Polyostotic fibrous dysplasia associated with intramuscular myxomas: Mazabraud syndrome. Indian J Radiol Imaging. 2015 Jul-Sep;25(3):280-3. doi: 10.4103/0971-3026.161456.
Jonelle M. Petscavage-Thomas, Eric A. Walker, Chika I. Logie, Loren E. Clarke, Dennis M. Duryea, Mark D. Murphey. Soft-Tissue Myxomatous Lesions: Review of Salient Imaging Features with Pathologic Comparison. RadioGraphics 2014; 34 (4): 964-80. doi:10.1148/rg.344130110.




Comentários